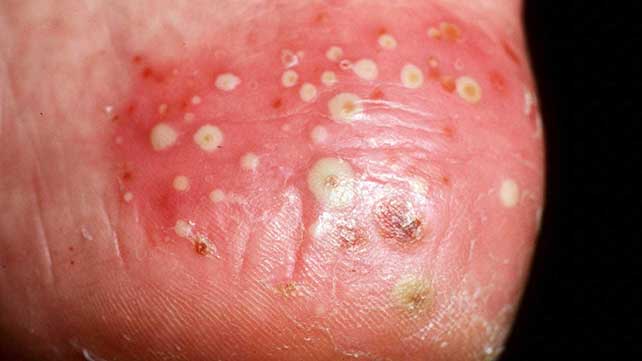
Пустулезный псориаз (экссудативный псориаз) – тяжелая форма неинфекционного хронического кожного заболевания, при которой на теле и конечностях появляются экссудативные высыпания (пустулы), имеющие тенденцию к слиянию. Заболевание носит системный характер и может привести к нетрудоспособности больного, а при генерализации процесса создается угроза жизни пациента.
| МКБ-10 | L40 |
|---|---|
| МКБ-9 | 696 |
| DiseasesDB | 10895 |
| MedlinePlus | 000434 |
| MeSH | D011565 |
| OMIM | 177900 |
| eMedicine | emerg/489
Дерматология: derm/365 Бляшковидный: derm/361 Ладонно-подошвенный: derm/363 Псориаз ногтей: derm/366 Пустулёзный псориатический артрит: derm/918 Радиология radio/578 Физическая медицина pmr/120 |
Экссудативная форма псориаза встречается реже, чем обыкновенный (бляшковидный) псориаз, и с одинаковой частотой возникает у женщин и мужчин. У женщин заболевание развивается в среднем в возрасте 16 лет (может наблюдаться и более ранний дебют), а у мужчин начало болезни обычно происходит после 22 лет.
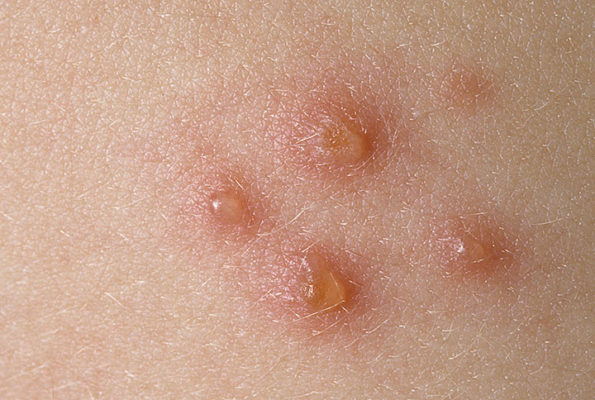
Сезонных различий пустулезный псориаз не имеет, но в расположенных ближе к экватору странах заболевание встречается реже.
Формы
Пустулезный псориаз может быть:
- Генерализованным. Эту форму впервые описал в 1909 г. немецкий врач Цумбуш, поэтому ее также называют пустулезным псориазом Цумбуша. Заболевание отличается острым началом – появлением высокой температуры, лихорадки и озноба, внезапным появлением яркой гиперемии на любом участке кожи. Образование эритематозного пятна сопровождается ощущением жжения, на ощупь покрасневший участок горячий. Практически сразу эритема покрывается первичными элементами воспаления, которые выглядят как мелкие пузырьки с прозрачным содержимым. Содержимое пузырьков быстро мутнеет. Первичные элементы трансформируются в пустулы, которые начинают сливаться между собой в обширные очаги и покрываются коричневыми лейкоцитными корочками. Травматизация этих участков приводит к образованию незаживающих язв и эрозий. Высыпания обильны в области паха и суставов, могут появляться на слизистых, ногтях и на коже головы (под волосами). Возможен летальный исход.
- Пальмоплантарный псориаз (пустулезный псориаз Барбера). Для этой формы характерны локальные поражения, которые могут возникать на голенях, предплечьях, подошвах ног, ладонях и ногтях. Кожа в местах поражений красная, отечная, горячая и утолщенная. Воспаленная легко отслаивающаяся поверхность покрыта глубокими пустулами с кремово-желтой жидкостью (их диаметр составляет 2-5 мм). Заболевание может сопровождаться повышением температуры и упадком сил. Пальмоплантарный псориаз чаще наблюдается у людей старше 40 лет, которые занимаются физическим трудом.
- Аннулярный пустулезный псориаз, который встречается крайне редко. Обычно выявляется у маленьких детей, протекает подостро или хронически, проявляется на туловище и конечностях. Высыпания образуют очаги географического типа, в центре пятна кожа не поражается, поэтому этот тип псориаза называют также кольцевидным. Прогноз заболевания благоприятен.
- Ладонно-подошвенный псориаз (хронический персистирующий акродерматит), который поражает ступни и ладони. В местах поражения при типичной, пустулезно-бляшечной форме образуется мелкая (около 1,5 мм) сыпь, которая потом трансформируется в папулы и бляшки. Высыпания часто располагаются по краям ладоней и стоп, чешуйки при поскабливании отделяются плохо. Возможна нетипичная форма этого вида псориаза (роговая).
- Герпетиформное псориатическое импетиго (герпетиформное импетиго Гебры) – очень редко встречающаяся форма, при которой на туловище и в кожных складках на отекшей покрасневшей коже появляются высыпания, напоминающие сыпь при герпесе. В большинстве случаев развивается у женщин во второй половине беременности, но изредка выявляется у мужчин и у детей. Первичные очаги поражения обычно образуются в паховой области и в области пупка, под грудью, на внутренней поверхности бедер и в подмышечной области. Распространяющаяся по периферии сыпь образует обширные очаги, напоминая генерализованную форму пустулезного псориаза. Когда желто-зеленое содержимое пустул изливается, на их месте возникает шелушение, которое по форме напоминает воротничок, обращенный к центру пустулы. На месте пустулы после окончания воспаления часто сохраняется гиперпигментация кожи. Заболевание протекает тяжело, сопровождается головной болью, потерей аппетита, лихорадкой, ознобом, болью в суставах и другими общими симптомами. Возможен летальный исход.
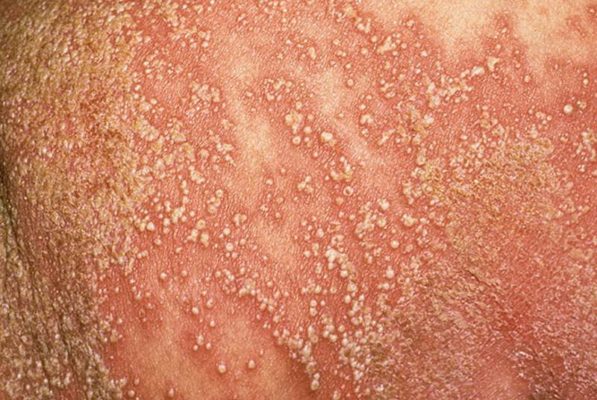
Отдельно выделяется:
- Хронический акродерматит Аллопо, при котором пустулезные, везикулезные или эритематосквамозные элементы появляются на пальцах рук и ног (особенно страдают дистальные фаланги). Обычно асимметричная сыпь появляется на одном пальце, потом распространяется на другие пальцы и соседние участки ладоней и стоп. Причина заболевания и механизм его развития не установлены, поэтому одни ученые считают этот акродерматит отдельным заболеванием, а другие – особой разновидностью генерализованной формы пустулезного псориаза.
- Лекарственно-индуцированный пустулез, который возникает при неправильном медикаментозном лечении вульгарного (обычного) псориаза.
- Ювенильный пустулез, который развивается у детей, может быть кольцевидным и генерализованным. Кольцевидный тип заболевания протекает в мягкой форме и разрешается спонтанно, но иногда может приобретать хронический характер. Генерализованная форма встречается редко, но протекает тяжело.
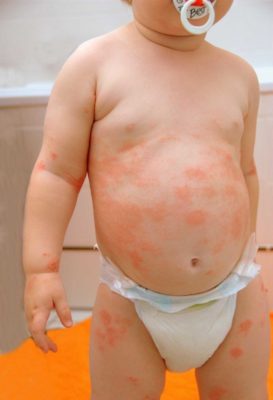
Некоторые исследователи к пустулезному псориазу из-за одинакового механизма развития относят такие пустулезные дерматозы, как:
- Субкорнеальный пустулез Снеддона-Уилкинсона, который проявляется образованием на теле и конечностях пустул с красным отечным ободком по периметру.
- Пустулезный бактерид Эндрюса, при котором на стопах и ладонях образуются эритемы и папулы. Заболевание сопровождается зудом и болезненностью пораженных участков кожи.
- Пустулез кожных складок, который развивается у пациентов, страдающих эндокринными нарушениями. Проявляется образованием влажных, мацерированных очагов и присоединением кокковой инфекции.
Стадии
Псориаз в любой форме имеет три стадии развития, поэтому экссудативный псориаз также подразделяют на стадии:
- Прогрессирующую. На этом этапе появляются первые высыпания, затем они увеличиваются в размерах, распространяются по всей поверхности кожи и могут сливаться в крупные очаги. Одновременно с образованием очагов появляются новые элементы сыпи. В зависимости от формы может присутствовать зуд и шелушение. Наблюдается положительный симптом Кебнера.
- Стационарную. На этой стадии имеющиеся папулы перестают увеличиваться в размерах, новые элементы не образуются, феномен Кебнера отрицательный.Появляется признак перехода к следующей стадии – вокруг пустул появляется белесый ободок в несколько миллиметров шириной (псевдоатрофический ободок Воронова).
- Регрессирующую. Ограниченные роговым поясом высыпания становятся плоскими, без чешуек, и приобретают телесный цвет. Регрессировать очаг начинает с центральной части.
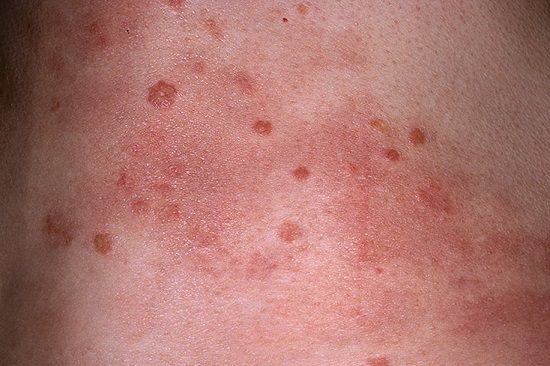
Степени тяжести
В зависимости от тяжести заболевания выделяют:
- Легкую степень, при которой площадь поражения ограничена, интоксикация отсутствует, воспаление выражено слабо, субъективное состояние больного не нарушено.
- Среднюю степень. Воспалительный процесс отличается тенденцией к распространению, поражена значительная часть поверхности кожи (до 10 %), выражена гиперемия, отечность, присутствуют общие симптомы.
- Тяжелую степень, при которой наблюдается тотальное поражение кожи, присутствует интоксикация, воспаление ярко выражено. Возможно присоединение вторичной инфекции. Заболевание приобретает системный характер, возможен летальный исход.
Причины
Единого мнения о причине возникновения пустулезного псориаза не существует, но известно, что у 60 % больных пустулезная форма заболевания развивается как осложнение вульгарной (бляшковидной) формы псориаза. Причиной появления пустул у таких больных считают неадекватную терапию основной формы заболевания (неправильно подобранная дозировка и длительность применения кортикостероидов и других препаратов), то есть болезнь относится к лекарственно-индуцированному типу.
Провоцировать развитие пустулезной формы могут:
- кортикостероидные и цитостатические препараты, при длительном приеме которых подавляется иммунитет;
- резкая отмена кортикостероидных препаратов, которая может спровоцировать острый воспалительный процесс;
- беременность (провоцирует развитие герпетиформного псориатического импетиго и рецидивы других форм заболевания);
- острые респираторные заболевания верхних дыхательных путей, при которых наблюдается активация участвующих в воспалительных процессах кожи нейтрофилов (особенно стрептококковые инфекции);
- стресс и психоэмоциональные расстройства;
- нарушения гормонального фона (включая применение пероральных контрацептивов);
- применение в течение длительного времени наружных средств, которые обладают сильным раздражающим действием (Фукорцин, мази с салициловой кислотой и др.);
- воздействие на кожу ультрафиолетовых лучей и химических веществ.
У 40 % больных экссудативный псориаз возникает на фоне полного благополучия. Причина заболевания и механизм развития патологии не известны. Факторами, которые провоцируют развитие заболевания, считают:
- нарушения иммунитета;
- нарушения обменных процессов организма (особенно это касается пустулеза кожных складок);
- наследственную предрасположенность к заболеванию.
К основным факторам риска развития ладонно-подошвенной формы относят:
- травмы и инфекции кожи;
- наличие аутоиммунных заболеваний (сахарного диабета второго типа, гипертиреоза или гипотиреоза, непереносимость глютена);
- стрессы и другие состояния, дестабилизирующие работу ЦНС и психику;
- ожирение и метаболический синдром;
- гипокальциемию (дефицит кальция в организме);
- употребление никотина и злоупотребление алкоголем;
- стрептококковые поражения миндалин;
- применение некоторых препаратов (литий и его производные, ингибиторы АПФ, бета-адреноблокаторы, гормональные средства с прогестероном и др.).
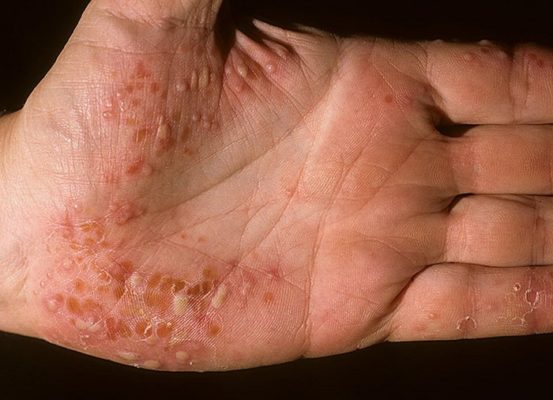
Герпетиформное псориатическое импетиго возникает как обострение бляшковидной формы псориаза у беременных. Предположительной причиной обострения считают эндокринные расстройства (чаще всего эта форма заболевания наблюдается при нарушении функции паращитовидной железы). В отдельных случаях этот тип пустулезного псориаза развивается при гипокальциемии.
Субкорнеальный пустулезный дерматит развивается при наличии эндокринных и иммунных нарушений, а также под воздействием инфекции.
Симптомы
Симптомы заболевания появляются внезапно.
- В течение нескольких часов на коже образуются участки воспаления ярко-красного цвета.
- На пораженных участках появляется пустулезная сыпь, которая увеличивается в размерах и при генерализованной форме распространяется по периферии.
- Первичные элементы сыпи могут появиться на любом участке тела, но обычно в первую очередь поражаются генитальные и анальные области (исключение – ладонно-подошвенные формы).
- Пустулы сливаются в крупные очаги («гнойные озера»).
Кожные проявления при генерализованной форме сопровождаются нарушением общего состояния. Наблюдаются:
- повышение температуры;
- нарастающая слабость;
- болезненные ощущения в местах поражения.
При дальнейшем развитии заболевания на пораженных местах образуются корочки, которые отмирают и отпадают, открывая поврежденную поверхность эпидермиса.
Пустулы на стадии прогрессирования могут появляться на тех местах, где уже исчезли предыдущие образования. Волнообразное генерирование пустул может длиться от 7 до 60 дней. При отсутствии новых высыпаний общее состояние больного улучшается.
Кожа в местах поражения утолщенная, горячая и отечная, легко отслаивается и отличается красным оттенком. При локализации на ладонях и подошвах происходит усиленное ороговение поверхности.
При герпетиформном псориатическом импетиго у беременной:
- возникает лихорадочное состояние;
- на внутренней поверхности бедер появляются очаги отечной эритемы;
- на пораженных участках образуются пустулы, при высыхании образующие корочки;
- очаги разрастаются по периферии (затрагивают область пупка, область под молочной железой, сгибы суставов, влагалище и слизистую оболочку ротовой полости, в некоторых случаях слизистую дыхательных путей и кишечника);
- возникает озноб, лихорадка септического типа, рвота, понос, судороги, бред.
Внутри больших кольцеобразных очагов образуются маленькие кольца. В пустулах содержится зеленовато-желтый гной, который вытекает при разрыве пустулы. На месте лопнувшей пустулы образуются пустые шелушащиеся воротнички.
Диагностика
Пустулезный псориаз практически во всех случаях имеет характерные внешние признаки, поэтому диагностика основана на внешнем осмотре пациента и анамнезе заболевания.
В случае тяжелой формы болезни дополнительно проводят анализ крови, позволяющий выявить активный воспалительный и аутоиммунный процесс (наблюдается увеличение СОЭ, лейкоцитоз и др.).
Также проводят биопсию кожи, позволяющую выявить характерные для псориаза изменения:
- утолщается слой клеток кожи (кератиноциты), при этом эти клетки в большинстве гистологически незрелые;
- в коже скапливаются специфические тельца Реете, макрофаги, Т-лимфоциты и дендритные клетки;
- наблюдается повышенное размножение кератиноцитов и иммунокомпетентных клеток;
- в слое кожи происходит ускоренное образование кровеносных сосудов.
При диагностике учитывают наличие псориатической триады.
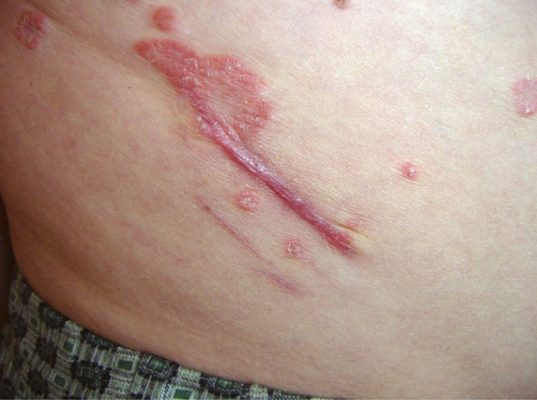
Лечение
Лечение пустулезного псориаза (любой формы) требует времени и настойчивости.
Генерализованная форма лечится в условиях стационара. Применяются:
- жаропонижающие и дезинтоксикационные (физраствор, Реамберин) препараты;
- кортикостероиды (Преднизолон, Дироспан);
- синтетические аналоги витамина A;
- антиметаболиты (Метотрексат, Меркаптопурин);
- антигистаминные препараты.
При лечении врач прокалывает пустулы стерильной иглой, а затем назначаются наружные препараты. Возможно применение:
- анилиновых красителей;
- Полькортолона ТС (умеренно активный кортикостероид в комбинации с антибиотиком);
- сильнодействующих кремов, содержащих кортикостероиды (Дермовейт);
- цинковой мази с гидрокортизоном;
- синтетических аналогов витаминов A и D3.
При стабильном течении пустулезного псориаза показана фототерапия, для проведения которой применяют:
- ПУВА-терапию, при которой сочетается прием лекарственных препаратов и облучение пациента длинноволновыми ультрафиолетовыми лучами в специальной кабине. Пациенту перед облучением дают псоралены (эти вещества увеличивают восприимчивость к ультрафиолету).
- Ре-ПУВА-терапию, при которой перед проведением облучения пациенты принимают аналоги витамина A (улучшают восприимчивость ультрафиолета).
Иногда для облучения применяют ультрафиолет 311 нм.

Для лечения ладонно-подошвенного псориаза применяют наружные средства:
- Кортикостероидные мази. Чаще всего применяют Клобетазол (наносят 2 раза в день под повязку), но его можно использовать не более 5 дней без перерыва, чтобы избежать системных побочных действий. Возможно также применение Дермовейта, Псоридерма и Кловейта.
- Мази на основе каменноугольной смолы (Антралин). Применяют на стационарной стадии, наносят на пораженную поверхность на 30-40 минут 1 раз в день на протяжении двух месяцев.
- Негормональные смягчающие и увлажняющие средства, способствующие регенерации кожи (2% салициловая кислота и др.).
Мазь Дайвонекс, достаточно эффективная при других формах псориаза, при ладонно-подошвенной форме должного эффекта не оказывает.
При тяжелой форме ладонно-подошвенного псориаза применяют фототерапию и системные препараты:
- ретиноиды (Ацитретин, Изотретиноин и др.);
- Адалимумаб или Инфликсимаб (являются ингибиторами фактора некроза опухоли альфа (TNF-alpha));
- синтетические аналоги ретиноевой кислоты.
При пустулезном псориазе Барбера применяются противовоспалительные, седативные и укрепляющие препараты, кортикостероидные мази для наружного применения.
При лечении герпетиформного псориатического импетиго применяют:
- аутотрансфузию фотомодифицированной крови (обратное переливание собственной крови пациента);
- внутривенное лазерное облучение крови, помогающее скорейшему восстановлению поврежденных тканей, устраняющее кислородное голодание, улучшающее циркуляцию крови, ускоряющее обмен веществ, снижающее уровень токсинов в крови;
- ванны с перманганатом калия, плазмаферез, гемосорбцию.
Медикаментозное лечение включает:
- препараты местного действия (фукорцин, анилиновые красители, мази с антибиотиками и кортикостероидами);
- гормональные противовоспалительные препараты (Преднизолон, Тигазон, Дипроспан);
- антибиотики широкого спектра действия ( рекомендуется сульфаниламидный ряд);
- витамины D, B, C.
При тяжелой форме для лечения:
- применяют иммуностимуляторы (Миелопид, Тимоген, Спленин, Тимоптин);
- внутривенно вводят электролиты в комбинации с другими препаратами (Неогемодез, Реосорбилакт);
- применяют гормональный препарат Паратиреоидин в комбинации с препаратами кальция хлорида (повышает уровень кальция в крови и устраняет судороги).
Прогноз
Генерализованная форма и герпетиформное псориатическое импетиго отличаются тяжелым течением, возможен летальный исход.
При пустулезном бактериде Эндрюса и ладонно-подошвенной форме пустулезного псориаза прогноз благоприятный, однако полностью излечить заболевание получается редко.
При субкорнеальном пустулезном дерматите прогноз относительно благоприятный (ремиссия неполная, возможна трансформация в паранеопластические процессы).
Профилактика
Профилактика пустулезного псориаза включает:
- мероприятия, направленные на укрепление организма (витаминотерапия и др.);
- соблюдение диеты (исключение соленой и жирной пищи, алкоголя);
- отказ от курения;
- санаторно-курортное лечение.