Пищевод Барретта (синдром Барретта или метаплазия Барретта) – серьезное осложнение гастроэзофагеальной рефлюксной болезни (ГЭРБ), при котором плоский многослойный эпителий слизистой оболочки пищевода заменяется нехарактерным для пищевода цилиндрическим эпителием. Возникающая в терминальной части пищевода метаплазия клеток рассматривается как состояние, которое вызвано хроническим кислотным повреждением.
| МКБ-10 | K22.7 |
|---|---|
| МКБ-9 | 530.85 |
| OMIM | 109350 |
| DiseasesDB | 1246 |
| MedlinePlus | 001143 |
| eMedicine | radio/73 |
| MeSH | D001471 |
Общие сведения
Впервые выявленный в пищеводе цилиндрический эпителий упоминается Шридде (1904 г.). Различные эзофагеальные язвы с примыкающими к ним слизистыми желудочного типа описывал также в 1906 г. В. Телстон, а связь наличия цилиндрического эпителия в пищеводе с пептическими язвами и аденокарциномой пищевода в 1920 г. была отмечена Джексоном.
В 1950 г. английский хирург Н. Барретт обратил внимание на язвы в дистальном отделе пищевода, которые были окружены нетипичным для пищевода цилиндрическим эпителием. Барретт предположил, что данная слизистая оболочка – трубчатый сегмент желудка, который свойственен больным с коротким пищеводом. В 1957 г. Н. Барретт уточнил, что данное состояние не является сместившимся в грудную полость желудком, и отнес его к порокам развития пищевода, поскольку слизистую оболочку пищевода при данном состоянии образует железистый эпителий. Поскольку именно Н.Барретт определил, что гастроэзофагеальный рефлюкс является ведущей причиной эзофагита (воспаления пищевода), данная метаплазия была названа в его честь.
В 1976 г. Паул и соавторы выявили три варианта желез, которые могут присутствовать при пищеводе Барретта – они располагаются на фоне многослойного плоского эпителия и могут напоминать кишечные, фундальные или кардиальные железы.
Пищевод Барретта развивается в возрастном диапазоне от 20 до 80 лет, но большинство выявленных случаев зафиксировано у больных от 47 до 66 лет. При этом в анамнезе больных присутствует ГЭРБ, которая возникла минимум год назад (максимум – 26 лет назад).
Две трети больных – мужчины. Частота выявления пищевода Барретта в последнее время увеличивается благодаря более совершенной диагностике (прицельная биопсия) и наблюдается у 8 – 20% взрослых больных с симптоматической ГЭРБ. Эта статистика довольно приблизительная, так как при асимптоматичной форме ГЭРБ больные обычно не обращаются к врачу (по данным аутопсии метаплазия Барретта встречается в 16 раз чаще, чем зафиксированная частота клинически диагностированных случаев).
Пищевод Барретта у детей наблюдается в 7 – 13% случаев при симптоматической ГЭРБ (описан ребенок 5 лет с наличием в пищеводе эпителия интестинального типа).
Данное состояние чаще встречается у представителей европейской расы, чем у представителей азиатской и негроидной рас.
Формы
В зависимости от типа выявленного в пищеводе цилиндрического эпителия метаплазия Барретта подразделяется на:
- переходную метаплазию, при которой нормальный эпителий пищевода замещается кардиальным желудочным эпителием (кардия – разделяющий желудок и пищевод сфинктер);
- фундальную метаплазию, при которой плоский многослойный эпителий пищевода замещается кислотосекретирующим (фундальным) эпителием дна желудка;
- специализированную интестинальную метаплазию, при которой свойственный пищеводу эпителий замещается кишечным эпителием с бокаловидными клетками (данные клетки выделяют слизь, которая служит для защиты от воздействия соляной кислоты).
Причины развития
Основная причина, вызывающая развитие пищевода Барретта, до сих пор окончательно не определена, но благодаря экспериментальным и клиническим исследованиям установлено, что на развитие данного состояния влияет гастроэзофагеальная рефлюксная болезнь. Возникающее при ГЭРБ повышенное содержание кислотной продукции или более низкая концентрация соляной кислоты в сочетании с вырабатываемым слизистой оболочкой желудка пепсином вызывает повреждение сквамозного (многослойного) эпителия пищевода. Такие повреждения являются фактором, предрасполагающим к формированию пищевода Барретта.
Пищевод Барретта также формируется под воздействием факторов, ухудшающих качество жизни. К таким факторам относят:
- злоупотребление табачными изделиями;
- частое употребление алкогольных напитков (негативное воздействие оказывает даже умеренное количество алкоголя);
- погрешности в питании (частое употребление жирной и острой пищи);
- связанную с наклонами работу, которая длится значительное количество лет;
- ожирение, при котором жир откладывается преимущественно в области живота;
- прием лекарственных препаратов, которые оказывают повреждающее воздействие на эпителий пищевода (например, химиотерапия с использованием циклофосфамида, 5-фторурацила).
Пищевод Барретта сопровождается:
- выраженной гипотензией нижнего эзофагеального сфинктера;
- сниженной сократительной функцией пищевода, вызывающей нарушение эвакуации рефлюксного содержимого из пищевода;
- значительным увеличением количества эпизодов гастроэзофагеального рефлюкса (ГЭР);
- продолжительной кислотной экспозицией в пищеводе (наблюдается прямая связь между степенью и частотой ГЭР и выраженностью повреждения слизистой оболочки пищевода).
На частоту проявления желудочно-пищеводного рефлюкса (поступления в пищевод желудочного содержимого) и появление нарушения двигательной функции пищевода оказывает влияние снижение давления в области нижнего сфинктера – главного компонента антирефлюксного механизма. В результате снижается период времени, на протяжении которого рН пищевода преобразуется из кислого в нейтральный (клиренс пищевода).
Тонус нижнего пищеводного сфинктера может снижаться в результате:
- приема некоторых лекарств (седативных, антихолинергических и снотворных средств, в-блокаторов, дофамина, прогестерона и др.);
- употребления некоторых продуктов (томатов, шоколада, кофе, жиров, цитрусовых и т.д.);
- склеродермии и других поражений циркулярной мышцы;
- воздействия простагландинов Е1, E2, А2, которые освобождаются при любых воспалительных процессах.
Пищевод Барретта был также выявлен у пациентов, которые перенесли операцию на желудке и впоследствии приобрели дуоденогастроэзофатеальный рефлюкс (ДГЭР). При ДГЭР в пищевод попадает содержимое двенадцатиперстной кишки. В норме такой рефлюкс не наблюдается, это всегда патологическое явление. Дуоденальными компонентами, которые способны вызывать выраженные повреждения слизистой пищевода, являются:
- Желчные кислоты, токсичность которых повышается при нейтральном и слабощелочном pH. Конъюгированные желчные кислоты повреждают слизистую оболочку пищевода при рН 2,0-3,0, а неконъюгированные – при рН 7,0.
- Лизолецитин, являющийся по отношению к пищеводу высокотоксичным агентом, разрушающим мембраны клеток.
- Панкреатический фермент трипсин, оказывающий повреждающее воздействие на слизистую при рН 7,0.
Предрасполагающими факторами для развития пищевода Барретта также считают:
- транзиторные релаксации нижнего эзофагеального сфинктера;
- повышение базальной секреции соляной кислоты;
- снижение эзофагеальной болевой чувствительности;
- понижение секреции эпидермального фактора роста.
При пищеводе Барретта также часто выявляется ухудшающая моторику пищевода хиатальная грыжа (грыжа пищеводного отверстия диафрагмы).
Наличие описаний нескольких семей, в которых пищевод Барретта наблюдался у многих членов семьи более чем в одном поколении, выявил тесную связь между пищеводом Барретта, ГЭРБ и аденокарциномой пищевода (в наблюдаемых семьях ГЭРБ у некоторых пациентов не сопровождалась пищеводом Барретта, а у отдельных членов семьи развивалась аденокарцинома пищевода). Эти состояния и заболевания рассматриваются как последовательные стадии единого процесса.
В большинстве рассматриваемых случаев метаплазия Барретта носит приобретенный, а не наследственный характер. Цилиндрический эпителий, выстилающий пищевод на начальном этапе эмбриогенеза, начиная с 17-й недели развития постепенно замещается многослойным эпителием. Начинающееся с середины пищевода замещение заканчивается в его цервикальной (шейной) части к моменту рождения. При этом могут оставаться островки цилиндрического эпителия (у 10% пациентов они обнаруживаются в цервикальной части пищевода). Островки цилиндрического эпителия, выявленные у 21 % детей, располагаются на субкрикоидном уровне (верхняя часть пищевода), а приобретенный эпителий Барретта возникает в нижней трети пищевода.
Патогенез
Патогенетический механизм, под воздействием которого развивается пищевод Барретта, окончательно не выяснен. Согласно имеющимся данным, метаплазия развивается как результат постоянного воздействия на зрелые клетки агрессивных веществ (соляной кислоты, желчных кислот и панкреатических ферментов). При этом одновременно происходит стимуляция искаженной дифференцировки незрелых размножающихся клеток.
По предположению ученых, метаплазия на определенном этапе является приспособительной реакцией, позволяющей образоваться в месте воздействия агрессивных веществ цилиндрическому эпителию, который обладает большей устойчивостью к повреждениям.
Воздействие на слизистую оболочку пищевода панкреатических ферментов и желчных кислот вызывает развитие «химического» эзофагита нижней части пищевода. Эзофагит проявляется воспалительными и дистрофическими изменениями слизистой оболочки, которые включают появление кишечной метаплазии. По данным некоторых исследователей у больных пищевод Барретта чаще возникает в результате эзофагита, связанного с воздействием желчи, чем в результате неосложненной ГЭРБ.
При наличии рефлюксов, которые содержат в своем составе желчь, кислоту и панкреатические ферменты, повреждения пищевода становятся более интенсивными и обширными.
Воздействие желчных солей активирует циклооксигеназу-2 (ЦОГ-2). Экспериментально доказано, что подавление активности ЦОГ-2 у лабораторных крыс вызывает снижение частоты развития рака. У больных при дисплазии и раке выявляется повышение уровня подавления ЦОГ-2. Исследования, проведенные вне живых организмов, показали, что прерывистое воздействие на слизистую оболочку пищевода кислоты влияет на разрастание и трансформацию эпителия в более значительной степени, чем при ее постоянном воздействии.
У определенного процента больных с пищеводом Барретта выявляется инфицирование штаммами Helicobacter pylori (НР), которые влияют на продукцию гастрина и секрецию соляной кислоты. Проведенные исследования показали, что высокая степень дисплазии Барретта и аденокарцинома чаще наблюдаются у пациентов, не инфицированных данными штаммами. Поскольку дисплазия, предшествующая злокачественной трансформации, рассматривается как неопластическое повреждение ограниченного базальной мембраной цилиндрического эпителия, авторы этого исследования полагают, что инфекция НР препятствует развитию аденокарциномы.
Симптомы
Пищевод Барретта не отличается специфической симптоматикой. До появления свойственных данному состоянию осложнений единственный симптом, свидетельствующий о наличии рефлюкс-эзофагита – изжога, которая вызывается воздействием на слизистую пищевода дуоденального и желудочного содержимого. Субъективно изжога ощущается как жжение за грудиной и в области эпигастрии. Ощущение изжоги усиливается при употреблении жирных или жареных продуктов, кофе и газированных напитков.
Возможно присутствие:
- Приступообразных болей за грудиной, которые отдают в область между лопатками, шею или область сердца. Причиной болей является раздражение пищевода и его спастическое сокращение.
- Отрыжки. Она может быть горькой (желчь), кислой или может просто выходить воздух.
- Респираторных нарушений. У больных в результате аспирации незначительного количества желудочного содержимого и воздействия на рецепторы верхней и средней трети пищевода может возникать бронхоспазм, рефлекторный ларингоспазм, а у детей – апноэ. Эти симптомы обычно наблюдаются при горизонтальном положении больного.
Признаки пищевода Барретта могут включать:
- тошноту и рвоту, причем в рвотной массе может присутствовать кровь;
- боль в горле, охриплость, хронический кашель;
- одышку, сопровождающуяся свистящим дыханием;
- нарушения глотания;
- кислотный привкус во рту;
- боль в области эпигастрии;
- потерю веса, связанную с вызванными питанием болями;
- истончение зубной эмали и другие изменения зубов.
Диагностика
Пищевод Барретта диагностируется на основании:
- Анализа анамнеза и жалоб пациента. Врач уточняет, как давно у пациента появилась изжога, как часто она проявляется, какие у пациента присутствуют заболевания ЖКТ, есть ли подобные симптомы у членов семьи и т.д.
- Осмотра, который включает пальпацию живота для определения возможной болезненности в области эпигастрии.
- Лабораторных данных. Пациент для исключения других заболеваний сдает анализ крови, биохимический анализ крови, позволяющий обнаружить нарушения функций поджелудочной железы, почек и печени, общий анализ мочи, а при подозрении на кровотечение – анализ кала на скрытую кровь.
Изучается также кислотность желудочного сока – при большом объеме измеряемого материала (>140 мл) и рН меньше 2.0 предполагается патологическая причина изжоги.
Кроме того, проводятся:
- Рентгенологические исследования, позволяющие выявить часто сопровождающие пищевод Барретта язву Барретта, большую хиатальную грыжу и стриктуру (сужение) в средней части пищевода. У 44 – 75% больных с доброкачественной стриктурой ниже этой стриктуры впоследствии выявляется часть пищевода, выстланная цилиндрическим эпителием. Хиатальная грыжа сопровождает метаплазию Барретта в 70-80% случаев, а язва может быть поверхностной или пенетрирующей. При этом у значительной части больных рентгенологическая картина не отклоняется от нормы.
- Радиоизотопное сканирование с использованием технеция-99m, но данный метод из-за низкой чувствительности (47%) считается малоинформативным и в настоящее время практически не используется.
- Эзофагоманометрия, при которой на протяжении 24 часов проводится рН-мониторирование. В процессе исследования у большинства пациентов выявляют в области нижнего эзофагеального сфинктера сниженное давление. При этом тонус сфинктера ниже у больных с более выраженной метаплазией Барретта, чем у пациентов с более ограниченной областью распространения эпителия Барретта. Наблюдается также сниженная амплитуда сокращений, присутствуют повторные сокращения и аперистальтика. Удлиненная продолжительность действия кислотного ГЭР выявляется как в вертикальном, так и в горизонтальном положении, и коррелирует с масштабами распространения эпителия Барретта. Этот метод имеет большое клиническое значение в случаях необходимости определить расположение нижнего эзофагеального сфинктера с целью проведения сбора биоптатов.
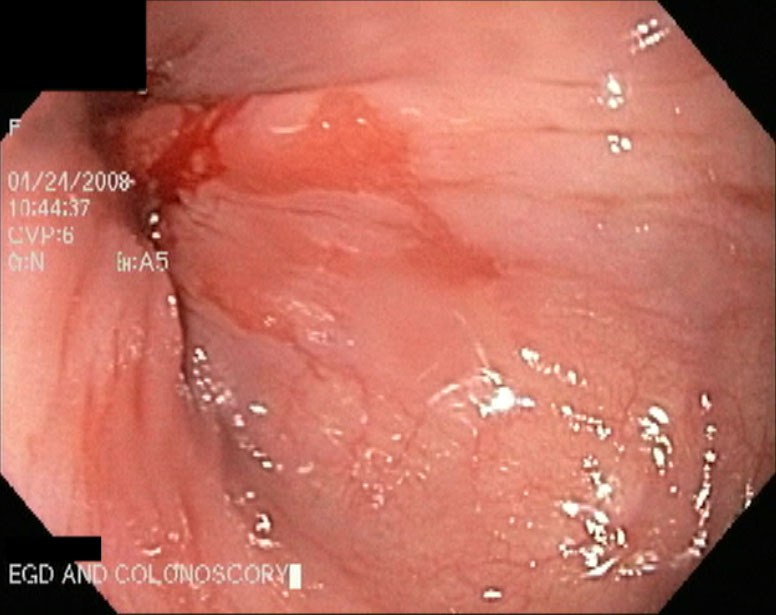
Основным методом диагностики при пищеводе Барретта является эндоскопическое исследование верхних отделов ЖКТ, поскольку позволяет не только заподозрить наличие пищевода Барретта, но и взять материал для исследований (гистологического и др.).
Эпителий Барретта выглядит как вельветоподобная красная слизистая, которая в дальнем конце незаметно переходит в слизистую проксимального отдела желудка, а ближняя его часть смешивается с плоскоклеточным розовым эпителием пищевода. В 70-80 % случаев у пациентов эндоскопически выявляется хиатальная грыжа, которая вместе с воспалительными изменениями слизистой пищевода и пролабированием желудочных складок в пищевод затрудняют разграничение пищевода и проксимальной части желудка.
Эндоскопическая диагностика в некоторых случаях осложняется нерегулярным характером зубчатой линии (Z-линии), которая является местом соединения пищевода и желудка.
О наличии пищевода Барретта говорят в том случае, если хотя бы в одном из взятых из пищевода биоптатов обнаруживается секретпродуцирующий цилиндрический эпителий без учета его протяженности, поскольку его наличие говорит о риске развития аденокарциномы (рака пищевода). В 10 раз чаще встречаются аденокарциномы в коротких сегментах Барретта, но риск развития аденокарциномы в 10 раз выше в длинных (от 3 см) сегментах.
Чтобы выявить эпителий Барретта, часто используют хромоэзофагоскопию (метиленовый синий, толуидиновый синий или индиго кармин окрашивают только метаплазированную слизистую, а раствор Люголя окрашивает только сквамозный эпителий).
Биоптаты берут из четырех квадрантов (от гастроэзофагеального соединения к проксимальному краю слизистой Барретта через каждые 1-2 см).
Истинный эпителий Барретта гистологически сходен с желудочной интестинальной метаплазией неполного типа. Секретпродуцирующий цилиндрический эпителий отличается ворсинчатой поверхностью и криптами интестинального типа, которые выстилают слизесекретирующие призматические и бокаловидные клетки.
Бокаловидные клетки благодаря содержанию кислого муцина при рН 2,5 окрашиваются алциановым синим.
В кислом муцине содержатся сиаломуцины (преобладающее количество) и сульфомуцины.
Расположенные между бокаловидными клетками призматические клетки похожи на колоноциты.
Выявляются также энтероэндокринные клетки, которые вырабатывают серотонин, глюкагон и т.д.
В процессе цитологического исследования метаплазию Барретта подозревают при наличии бокаловидных клеток в полученном с поверхности подозрительного участка материале.
При помощи эндоскопического ультразвукового исследования пищевода выявляется утолщение стенки пищевода на участке эпителия Барретта.
С помощью эндоскопической ультрасонографии у пациентов с установленным пищеводом Барретта выявляется аденокарцинома.
Лечение
Поскольку пищевод Барретта возникает как осложнение ГЭРБ, лечение в первую очередь направлено на устранение провоцирующего заболевания.
Лечение включает немедикаментозные и медикаментозные методы.
Больным необходимо:
- Изменить образ жизни и отказаться от вредных привычек (алкоголь, курение, переедание). Спать рекомендуется на высокой подушке, после приема пищи совершать пешие прогулки не менее получаса, не принимать пищу перед сном.
- Соблюдать диету. Из рациона следует исключить продукты, раздражающие слизистую пищевода (лук, кофе, газированные напитки, шоколад, жирная или острая пища и т.д.).
- Снизить массу тела при наличии ожирения.
- Отказаться от тугих ремней и стягивающей одежды.
- Избегать употребления антидепрессантов, нестероидных противовоспалительных препаратов, антагонистов кальция, нитратов и других лекарственных препаратов, которые снижают тонус кардиального (нижнего) сфинктера.
Основным отличием лечения пищевода Барретта от лечения ГЭРБ является недопустимость поэтапного подхода при назначении пациентам с метаплазией медикаментозной терапии. Больному сразу же назначают дважды в день ингибиторы протонной помпы (препараты, уменьшающие выработку соляной кислоты). Возможно применение омепразола (по 20 мг), лансопразола (по 30 мг), пантопразола (по 40 мг), рабепразола (по 20 мг). Эти препараты принимают пожизненно, так как прерывание лечения вызывает быстрое рецидивирование симптомов и развитие осложнений.
Медикаментозное лечение также включает прием:
- невсасывающихся антацидов, нейтрализующих кислоту желудочного содержимого и предохраняющих пищевод при рефлюксе (фосфалюгель, маалокс и др.);
- селективных нестероидных противовоспалительных препаратов, которые являются ингибиторами циклооксигеназы-2 (целекоксиб, мелоксикам);
- прокинетиков, которые назначаются в комбинации с ингибиторами протонной помпы и препаратами урсодезоксихолевой кислоты при дуоденогастральном рефлюксе для стимуляции тонуса и моторики ЖКТ (цизаприд).
- антиоксидантов (витамин С, токоферол, N-ацетилцистеин, ретиноиды и b-каротин).
К новым и достаточно эффективным методам лечения метаплазии Барретта относятся эндоскопические методы:
- Лазеротерапия, при которой аргоновым лазером разрушается метапластическая слизистая пищевода. В сочетании с омепразолом дает хорошие результаты (реэпителизация у большинства пациентов).
- Фотодинамическая терапия, при которой фотосенсибилизирующее средство в сочетании с омепразолом приводит к замещению 80% слизистой Барретта многослойным эпителием.
Если медикаментозная терапия не дает должного эффекта или развиваются осложнения, применяются хирургические методы лечения – фундопликация по Ниссену, при которой заброс содержимого желудка в пищевод предотвращается благодаря хирургической коррекции нижнего сфинктера, или удаление нижней части пищевода.
Лечение должно привести к полному устранению гастроэзофагеального рефлюкса, поэтому в процессе лечения проводится пролонгированное рН-мониторирование.
Прогноз
У отдельных пациентов длина сегмента Барретта различается, но в разных по возрасту группах средняя длина эпителия Барретта совпадает. Наблюдения показали, что метаплазия Барретта достигает своих окончательных размеров в течение нескольких лет и впоследствии не имеет тенденции к увеличению.
Данные о возможности регрессии в настоящий момент носят противоречивый характер. Хотя некоторые авторы отрицают возможность регрессии, ряд авторов отмечает наличие регрессии при терапии ингибиторами протонной помпы и использовании аргонового лазера.
Профилактика
Профилактика пищевода Барретта включает:
- регулярное наблюдение у гастроэнтеролога при наличии гастроэзофагеальной рефлюксной болезни и постоянный контроль за состоянием здоровья при наличии пищевода Барретта;
- ежегодное (или 2 раза в год) обследование, включающее эзофагогастродуоденоскопию (осмотр слизистой пищевода и желудка при помощи эндоскопа) и биопсию;
- соблюдение диеты, отказ от провоцирующих рефлюкс вредных привычек;
- использование для сна высокой подушки;
- нормализацию массы тела;
- исключение приема пищи перед сном.

“Возможно применение омепразола (по 20 мг), лансопразола (по 30 мг), пантопразола (по 40 мг), рабепразола (по 20 мг). Эти препараты принимают пожизненно, так как прерывание лечения вызывает быстрое рецидивирование симптомов и развитие осложнений….” Последнее, что я ежедневно принимаю – это Рабепразол-СЗ, так как он дольше помогает (как и Париет). По окончании времени действия начинается слабое жжение, которое проходит после очередной капсулы. В случае с омепразолом жжение возникало сразу и сильнее, чем до этого.