Артроскопия – это малоинвазивная хирургическая манипуляция, которая осуществляется в целях диагностики и лечения суставов при их повреждении, а также множестве ортопедических заболеваний, включая «суставную мышь», разрыв поверхности хряща, разрыв передней крестообразной связки и удаление поврежденного хряща.
Содержание
- Общие сведения
- Преимущества метода
- Подготовка к артроскопии и этапы операции
- Противопоказания к артроскопии
- Артроскопия коленного сустава
- Артроскопия плечевого сустава
- Артроскопия тазобедренного сустава
- Артроскопия лучезапястных суставов
- Артроскопия голеностопного сустава
- Артроскопия суставов стопы
- Артроскопия височно-нижнечелюстного сустава
- Период реабилитации
Общие сведения
Артроскопия – эндоскопический метод, который позволяет обследовать внутреннюю часть сустава и проводить хирургические манипуляции, не открывая сустав полностью. Вместо вскрытия сустава хирурги делают 1-2 небольших отверстия, через которые вводят артроскоп (разновидность эндоскопа). Этот прибор состоит из микрокамеры и предназначенных для таких микроопераций хирургических инструментов-манипуляторов.
Детальное изображение проблемной области в увеличенном виде передается на монитор, что позволяет диагностировать конкретную патологию и устранить ее хирургическим путем.
Малоинвазивное вмешательство позволяет сократить период восстановления и снижает риск развития послеоперационных осложнений, так как повреждение соединительной ткани при хирургических манипуляциях сводится к минимуму. Кроме того, величина надрезов при проведении операции составляет 4-5 мм, поэтому рубцы после артроскопии почти незаметны.
Поскольку в процессе артроскопии в суставную полость для расширения оперативного пространства вводится стерильная жидкость, после операции возможно проникновение этой жидкости в окружающие ткани, что приводит к отекам и кровоизлияниям.
К задачам артроскопической хирургии относятся:
- детальное обследование внутренней поверхности сустава;
- выявление сопутствующих заболеваний и уточнение диагноза;
- оперативное вмешательство, позволяющее устранить выявленные патологии;
- забор материала для гистологического исследования (проводится по показаниям).
Изначально артроскопия применялась для диагностики патологий коленного сустава. В настоящее время эта методика является полноценной альтернативой вскрытия сустава с оперативными целями (артротомии), а артроскопическую диагностику в некоторых случаях заменяет МРТ.
Артроскопию теоретически можно применять для диагностики любых суставов, но на практике она используется для диагностики и лечения таких крупных суставов, как:
- плечевой;
- локтевой;
- тазобедренный;
- коленный;
- голеностопный.
При необходимости артроскопию можно также применять при обследовании и лечении суставов стопы, лучезапястного и височно-нижнечелюстного суставов. Более мелкие суставные сочленения не подходят для проведения данной процедуры, так как их суставные полости не позволяют ввести видеокамеру.
Также артроскопическая методика в настоящее время применяется при некоторых заболеваниях позвоночника (к таким заболеваниям относят деформации, травмы и опухоли позвоночника, грыжу межпозвоночного диска и остеохондроз).
Преимущества метода
Альтернативой артроскопии является открытая оперативная методика – артротомия. К преимуществам артроскопии относят:
- Минимальное вмешательство. Так, для проведения артроскопии коленного сустава обычно используют передний внутренний и наружный доступы, при которых разрез длиной в 3-5 мм выполняется по бокам связки надколенника (при артротомии такой разрез составляет 15-20 см).
- Полноценную диагностику патологий сустава. Достоверность методики составляет почти 100%, так как введенный в полость сустава артроскоп позволяет исследовать почти все отделы (при использовании открытой методики осмотр возможно провести только в проекции разреза). Артроскопия позволяет также сохранить анатомическую целостность сустава и изучить его функциональное состояние.
- Сокращение периода реабилитации. Срок нетрудоспособности после проведения артроскопии составляет 2-3 недели, тогда как применение открытого доступа требует 4-6 недель на восстановление. Ходить без дополнительной опоры пациент может спустя 1-3 суток после операции, заниматься спортом – спустя 6 недель (спортсмены допускаются к соревнованиям через 12 недель после артроскопии).
- Короткий период пребывания в стационаре (при артроскопии он составляет 1-3 суток, а при артротомии – от 14 до 25 дней).
Подготовка к артроскопии и этапы операции
Проведение диагностической или лечебной артроскопии требует предоперационного обследования, которое включает ЭКГ, общий анализ крови и мочи. При наличии у пациента хронических патологий список анализов может расширяться.
Артроскопия – это плановая операция, которая проводится в условиях стационара. Поскольку оперативное вмешательство проводится под анестезией, за 1-2 недели до операции следует отказаться от приема некоторых препаратов.
За день до госпитализации пациент посещает хирурга и анестезиолога. В процессе консультации врач рассказывает о ходе предстоящей операции, методе обезболивания, рисках, необходимой предоперационной подготовке и периоде реабилитации.
За день до операции пациент должен:
- Не принимать пищу после 18.00, так как хирургическое вмешательство проводится натощак. В день операции нельзя употреблять воду и курить.
- Сделать очистительную клизму.
- По рекомендации врача принять перед сном успокоительный препарат.
- При наличии волос в области проведения вмешательства аккуратно сбрить волосы.
С собой необходимо иметь чистую футболку (ее одевают перед операцией), сменную обувь и белье. Если операция будет проводиться на ноге, необходимо заранее приобрести костыли и научиться ими пользоваться.
Важно избегать любых повреждений в области проблемного сустава до операции. В случае появления симптомов вирусных заболеваний операция откладывается, поэтому о недомогании необходимо своевременно предупредить лечащего врача.
Непосредственно перед операцией в палате пациенту делают внутримышечную инъекцию (премедикация), после чего больной доставляется в операционную.
Метод обезболивания подбирается индивидуально с учетом общего состояния здоровья пациента, веса, объема предполагаемого вмешательства и психологического состояния.
Местную анестезию практически не применяют, так как у пациентов присутствует эмоциональный дискомфорт и могут возникать болезненные ощущения.
Эпидуральная (регионарная или спинальная) анестезия применяется чаще всего, так как она полностью исключает болезненные ощущения, но не оказывает системного влияния на организм (пациент находится в сознании).
Общую анестезию, при которой больной находится в бессознательном состоянии, применяют при наличии противопоказаний к эпидуральной анестезии или длительном вмешательстве.
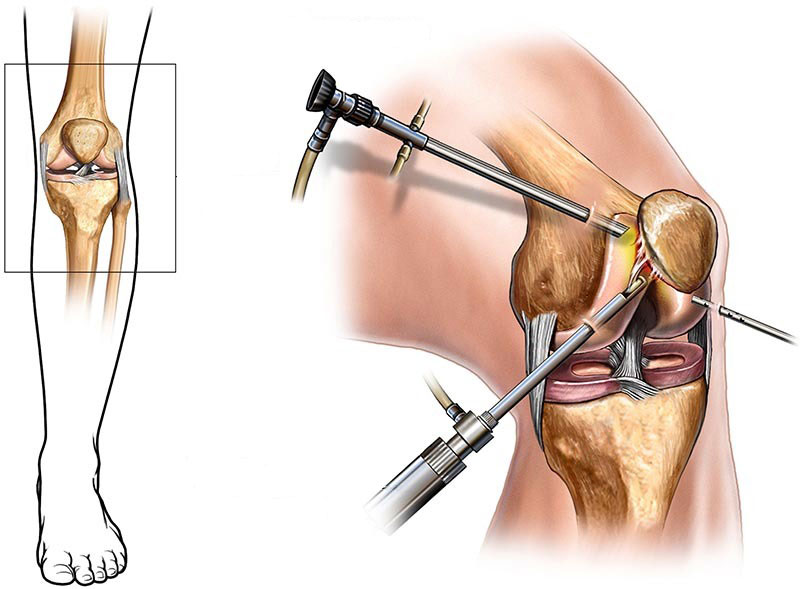
Ход операции
- До введения наркоза находящемуся на операционном столе пациенту придают позу тела, обеспечивающую максимально удобный доступ к суставу – при операции на колене согнутую в колене ногу укладывают в специальный держатель, для артроскопии плечевого сустава отведенную вверх руку фиксируют при помощи груза и т.д.
- Проводится обезболивание (регионарная или общая анестезия).
- Выбираются места введения артроскопа, проводится обработка этой области антисептиком, в некоторых случаях накладывается жгут.
- Когда наркоз начинает действовать, в выбранных для оперативного вмешательства точках делаются проколы диаметром 4-6 мм.
- В один из проколов вводится оптическая система, состоящая из видеокамеры и источника света (изображение выводится на монитор). Во второй прокол вводится троакар, помогающий без лишней травматизации вводить хирургические инструменты в полость сустава, и нагнетается стерильная жидкость для расширения внутрисуставной полости.
- Проводится осмотр и оценка состояния внутрисуставных структур, выявляются подлежащие устранению очаги патологии. Артроскопическая диагностика на этом этапе заканчивается.
- Если артроскопия носит лечебный характер, в желоб троакара вводят предназначенные для таких манипуляций инструменты, после чего патологические ткани иссекаются, связки сшиваются и т.д. Свои действия хирург контролирует при помощи изображения на мониторе.
- После завершения хирургических манипуляций сустав промывается физиологическим раствором, чтобы удалить сгустки крови и мелкие частички тканей.
- Троакар и артроскоп извлекаются, на место проколов накладываются швы, поверх которых бинтом фиксируются пропитанные спиртом стерильные салфетки так, чтобы сустав не ограничивался в движении и не сдавливал мягкие ткани.
Операция длится 1-3 часа. Прооперированный пациент доставляется в палату, где за ним ведется наблюдение до окончания действия анестезии.
Противопоказания к артроскопии
Противопоказания для проведения артроскопии могут быть абсолютными и относительными.
Абсолютно противопоказана артроскопия при:
- тяжелом общем состоянии;
- гнойном воспалении в околосуставных тканях;
- наличии инфицированной раны;
- снижении свертываемости крови;
- костном или фиброзном анкилозе, когда сустав неподвижен из-за заращения щели сустава костной или соединительной тканью.
Относительными противопоказаниями к артроскопии являются:
- наличие обширного кровотечения в суставе;
- наличие обширных повреждений, при которых герметичность сустава нарушена, а связки и капсула сустава разорваны;
- политравмы, при которых необходимо стабилизировать состояние пациента.
Артроскопия коленного сустава
Артроскопию коленного сустава проводят для устранения последствий травм, при воспалительных заболеваниях, при наличии жалоб после предыдущих оперативных вмешательств и при неясной клинической картине повреждения сустава.
К подлежащим лечению заболеваниям травматического происхождения относят:
- вывих надколенника;
- дисплазию надколенника, которая является врожденной или приобретенной асимметрией коленной чашечки;
- асептический некроз мыщелков бедренной кости, при котором омертвение тканей развивается вследствие различных нарушений кровоснабжения кости;
- деформирующий артроз, при котором истончаются и разрушаются суставные хрящевые ткани, а костные ткани разрастаются и деформируются.
К этой группе патологий также относятся повреждения менисков, связочного аппарата, суставного хряща и жирового тела.
К воспалительным поражениям коленного сустава относятся:
- ревматоидный артрит – системное заболевание, сопровождающееся поражением суставов;
- синовиты – воспаления внутреннего слоя суставной сумки.
Лечебная ценность этой методики заключается также в удалении обрывков тканей, сгустков крови, фибрина и циркулирующих иммунных комплексов при промывании суставной полости ирригационной жидкостью.
Для самостоятельной диагностики артроскопия колена применяется не часто, так как сейчас врачи отдают предпочтение неинвазивной процедуре (МРТ).
После проведения артроскопии колена на сустав для обеспечения временного покоя накладывают гипсовую лонгету, которую снимают через 2-3 дня.
При проведении данной операции существует минимальный (1%) риск развития осложнений, к которым относятся:
- тромбоз, тромбофлебит, тромбоэмболия;
- инфицирование суставной полости;
- неврологические осложнения;
- альгодистрофический (болевой) синдром;
- растяжение внутренней боковой связки;
- скопление в суставе крови.
Артроскопия плечевого сустава
Показанием для проведения артроскопии плечевого сустава является:
- акромиально-ключичный остеоартроз, развивающийся после травм или в результате процессов старения;
- разрыв сухожилий в длинной головке бицепса;
- повреждение суставной впадины;
- разрыв вращательных мышц;
- синдром «замороженного плеча», который является клиническим феноменом и проявляется ограничением подвижности в суставе;
- субакромиальный импинджмент-синдром, при котором наблюдается сдавление ротатора плеча, вызывающее ограничение подвижности плеча и болевые ощущения;
- хронический тендинит – воспалительные и дистрофические изменения в тканях сухожилий, развивающиеся в результате инфекции, обменных и иммунных заболеваний и т.д.
Артроскопию плечевых суставов используют как для лечения, так и для диагностики дегенеративных изменений и других патологий.
Артроскопия тазобедренного сустава
Малоинвазивную операцию в области тазобедренного сустава проводят не только при необходимости устранить патологию внутри сустава, но и при наличии поражений за пределами этого сустава.
Артроскопия тазобедренного сустава рекомендуется при:
- разрывах хрящевой губы (волокнистой хрящевой ткани, которая стабилизирует головку кости);
- необходимости удалить суставную мышь (отделившийся фрагмент суставных структур, который находится в полости сустава);
- повреждениях хрящевой ткани;
- тендинопатии подвздошно-поясничного сустава, которая сопровождается дегенерацией сухожилий;
- рассекающем остеохондрите, который сопровождается отделением части хряща от прилежащей кости и его смещением в суставную полость;
- синдроме «колено бегуна» (синдром трения илиотибиального тракта, который развивается у бегунов);
- остеоартрозе – дегенеративно-дистрофическом поражении хрящевой ткани сустава;
- травме круглой связки;
- защемлении седалищного нерва;
- импинджмент-синдроме седалищно-бедренной связки;
- синдроме бедренно-вертлужного соударения при сопутствующих болевых ощущениях.
Также процедуру проводят при необходимости биопсии и в рамках обследования для определения возможности эндопротезирования сустава.
Артроскопия лучезапястных суставов
Показаниями к лечебной артроскопии лучезапястных суставов являются:
- хронические растяжения сухожилий;
- переломы костей запястья;
- травматические повреждения связок.
В диагностических целях артроскопию проводят при необходимости установить степень разрушения сустава при артрите.
Артроскопия голеностопного сустава
Артроскопию голеностопного сустава применяют при:
- отслойке хряща;
- наличии свободных костно-хрящевых тел в суставе;
- рассекающем остеохондрите;
- синовите;
- гемартрозе (разрыве сосудов, при котором происходит кровоизлияние в полость сустава);
- деформирующем артрозе;
- трансхондральных переломах;
- хондроматозе, который сопровождается формированием в суставной полости хрящевых образований;
- импинджмент-синдроме, при котором мягкотканые или костные структуры ущемляются поверхностями сустава;
- воспалении и нестабильности голеностопного сустава;
- болях невыясненной этиологии.
Артроскопия суставов стопы
Артроскопическую операцию суставов стопы делают при:
- артрите лодыжки;
- нестабильности лодыжки;
- артрофиброзе, при котором в суставе образуются рубцовые ткани;
- наличии плавающих в суставной капсуле оторванных фрагментах хрящей или рубцовой ткани;
- синовите.
Артроскопия височно-нижнечелюстного сустава
Артроскопия височно-нижнечелюстного сустава применяется при наличии у пациента морфологических и функциональных нарушений этого сустава.
Чаще всего такие нарушения связаны с изменением анатомических и функциональных взаимоотношений между суставным диском, внутрисуставными связками, капсулой и головкой нижней челюсти. Проявления патологии варьируются – возможны наличие хруста и щелканья в суставе, болевые ощущения и ограничения при открывании рта.
Артроскопия как метод лечения данной патологии достаточно эффективна, однако в настоящее время широкого распространения не имеет.
Период реабилитации
После проведения артроскопии пациент 1-2 дня находится в стационаре под наблюдением врачей.
В этот период назначают прием обезболивающих препаратов и нестероидных противовоспалительных средств (кетонал и др.).
В течение первых суток после операции нагрузку на сустав максимально уменьшают (прооперированное колено фиксируют гипсовой лонгетой и т.д.).
Для устранения отека на область прооперированного сустава в течение суток прикладывают пузырь со льдом, который меняют каждые 40 минут.
На вторые сутки для предотвращения атрофии околосуставных мышц и быстрого восстановления функций сустава назначается лечебная физкультура. Пациент сгибает ноги в коленях в положении лежа на спине и прижимает пятки к полу, напрягая мышцы на 5 минут, медленно поднимает вверх прооперированную ногу и т.д. Конкретный комплекс упражнений зависит от того, какой сустав был прооперирован.
По мере выздоровления лечебная физкультура может дополняться плаванием и физиотерапевтическими процедурами (лимфодренажной электростимуляцией, лазеротерапией, магнитотерапией и др.).
После выполнения упражнений в течение 2-5 суток к суставу прикладывают на 20-30 минут лед.
Бинтовая повязка снимается через сутки после операции, после чего на область проколов накладывают бактерицидный пластырь.
Постепенная нагрузка на прооперированный сустав разрешается на 5-6 сутки.
Пациенты, не занимающиеся тяжелым физическим трудом, могут приступать к работе спустя 14 дней после артроскопии. Спортсмены и люди, которые в процессе профессиональной деятельности испытывают тяжелые физические нагрузки, приступают к работе спустя 3-4 недели. Участие в соревнованиях допускается через 1,5-2 месяца после артроскопии.
Швы снимаются на 8-10 день, когда кожные покровы полностью восстанавливаются.
Для быстрого возобновления полноценного функционирования сустава в течение 2 недель пациенту не рекомендуются:
- тепловые воздействия на прооперированную область (исключаются посещение сауны, солнечные ванны и т. п.);
- переохлаждения;
- употребление цитрусовых, поскольку они могут спровоцировать реактивное воспаление сустава.
Быстрое восстановление суставных тканей стимулируется приемом поливитаминных комплексов, препаратами гиалуроновой кислоты и средствами на основе хондроитинсульфатов (специфические компоненты хряща).