Синдром Бругада – генетическое заболевание, которое обусловлено мутацией гена SCN5A, отвечающего за кодирование субъединиц (составляющих элементов) натриевых каналов мышечных клеток сердца (кардиомиоцитов).
| МКБ-10 | I42.8 |
|---|---|
| МКБ-9 | 746.89 |
| DiseasesDB | 31999 |
| OMIM | 601144 |
| eMedicine | med/3736 |
| MeSH | D053840 |
Общая информация
Синдром Бругада был описан в 1992 году испано-бельгийскими кардиологами Педро и Хосепом Бругада. Это заболевание является причиной сердечной смерти в молодом возрасте в 50% случаев. Патологии больше подвержены мужчины.
Синдром Бругада очень распространен в государствах Юго-Восточной Азии – более 5 случаев на 10000 человек. В Европе и Северной Америке диагноз устанавливается реже – у 1 человека из 10000.
Причины
Этиология синдрома Бругада связана с мутацией гена SCN5A, который расположен на р плече третьей хромосомы. Кроме того, выделяют еще 4 гена, дефекты в которых могут привести к заболеванию. Все они отвечают за кодирование субъединиц натриевых каналов кардиомиоцитов, то есть белков, основной функцией которых является перемещение ионов натрия через мембрану мышечных клеток сердца.
Синдром Бругада передается по аутосомно-доминантному типу: для возникновения патологии у ребенка достаточно, чтобы он получил мутантный ген от одного из родителей.
Патогенез
Мутация гена SCN5A при синдроме Бругада приводит к инактивации (угнетению) натриевых каналов в кардиомиоцитах. В результате нарушается перемещение ионов натрия, которые играют значимую роль в электрохимических реакциях, приводящих к сокращению и расслаблению мышечных клеток сердца.
Как следствие, наблюдается аномальная электрическая активность сердечной мышцы (миокарда), и развивается пароксизмальная желудочковая тахикардия – резкое учащение сокращений до 150-180 ударов в минуту (норма – 60-80). Очаг возбуждения формируется в правом желудочке.
Пароксизмальная желудочковая тахикардия занимает первое место среди всех аритмий по степени угрозы для жизни. Без оказания помощи пациенту она способна перейти в фибрилляцию желудочков – состояние, которое сопровождается остановкой сердца.
Симптомы
Признаки синдрома Бругада на ЭКГ можно заметить с 5 лет. Манифестация симптомов происходит в возрасте 30-40 лет.
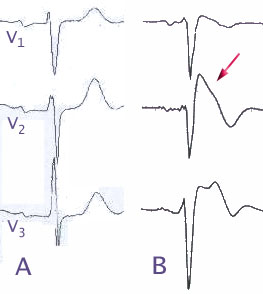
В зависимости от уровня изменений на ЭКГ при синдроме Бругада выделяют несколько клинико-электрографических типов. Полная форма включает следующие проявления:
- повышение сегмента ST над изолинией на 1 мм и выше в правых грудных отведениях, которое по форме напоминает очертания морды бультерьера (этот признак называют «типом бультерьера»);
- блокаду (полную или частичную) правой ножки пучка Гиса;
- периодическое увеличение интервала PR.
Основной симптом синдрома Бругада – приступы (пароксизмы) желудочковой тахикардии, которые обычно возникают вечером и ночью. Им могут предшествовать употребление алкоголя, нагрузка или лихорадка, связанная с инфекционным заболеванием. Иногда пароксизм начинается в состоянии полного покоя. Он сопровождается:
- ощутимыми толчками в области сердца и учащением сердцебиения;
- оглушенностью;
- потливостью;
- головокружением;
- появлением «мушек» перед глазами.
Многие пациенты теряют сознание (возникает синкопе). В 89% случаев через 20-30 секунд состояние нормализуется. У остальных происходит остановка сердца из-за фибрилляции желудочков.
Диагностика
Диагностика синдрома Бругада проводится с помощью ЭКГ. При необходимости выполняется электрокардиография с высокими грудными отведениями (электроды накладываются выше, чем обычно), а также регистрация кардиограммы после предварительной стимуляции сердца. Целесообразно осуществление суточного мониторинга ЭКГ.
Для постановки диагноза у бессимптомных пациентов может проводиться фармакологическая проба: введение блокаторов натриевых каналов (аймалина, прокаинамида, флекаина) с последующей ЭКГ. При наличии синдрома Бругада лекарства провоцируют пароксизм желудочковой тахикардии. Этот тест делается только в условиях больницы. Дополнительно могут назначаться МРТ мозга и нейросонография.
Подтвердить синдром Бругада можно с помощью генетического исследования, в ходе которого обнаруживается мутировавший ген. Анализ рекомендуется проводить не только пациентам, но и их родственникам. Его точность – 20-30%.
Синдром Бругада дифференцируют от острого перикардита, гиперкалиемии, инфаркта миокарда, дисплазии правого желудочка, полиморфной желудочковой тахикардии и так далее.
Лечение
Эффективное медикаментозное лечение синдрома Бругада не разработано. Для предупреждения пароксизмов желудочковой тахикардии используются антиаритмические препараты – хинидин, дизопирамид, амиодарон, пропранолол. Введение блокаторов натриевых каналов противопоказано.
Наиболее действенным методом уменьшения риска внезапной сердечной смерти при синдроме Бругада является хирургическая операция, в ходе которой устанавливается кардиовертер-дефибриллятор. Этот кардиостимулятор контролирует сердечный ритм и выполняет дефибрилляцию с помощью внутрисердечных электродов в случае приступа желудочковой аритмии.
Установка кардиовертера-дефибриллятора проводится пациентам с высокой вероятностью сердечной смерти. Факторы риска:
- случаи внезапной сердечной смерти в семейном анамнезе;
- синкопальные состояния;
- беспричинные изменения ЭКГ;
- подтвержденная мутация гена SCN5A.
Прогноз
Прогноз при синдроме Бругада неблагоприятный – 11% пациентов погибают в молодом возрасте от внезапной сердечной смерти.
Установка кардиовертера-дефибриллятора положительно сказывается на качестве жизни пациентов. Им необходимо ежегодно посещать кардиохирурга, а также менять устройство раз в 4-6 лет.
Людям с синдромом Бурагада следует вести здоровый образ жизни, сбалансировано питаться, исключить стрессы и отказаться от экстремальных занятий. Эти мероприятия помогают снизить вероятность приступов тахикардии.
Профилактика
Синдром Бругада имеет генетическую природу, что обуславливает невозможность разработки мер по его профилактике. Парам с отягощенным семейным анамнезом следует консультироваться с генетиком при планировании беременности.