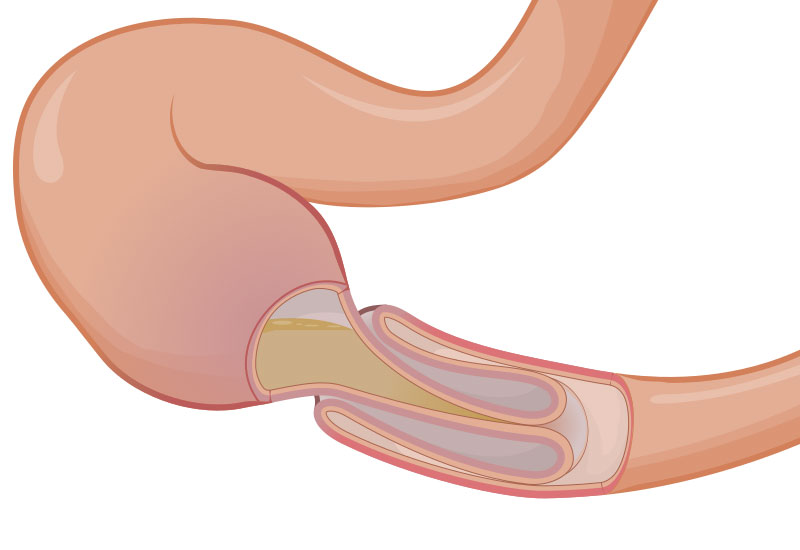
Инвагинация кишечника – остро возникающее патологическое состояние, которое развивается в результате внедрения одной части кишечника в просвет другой его части. Этот выделяющийся в отдельную нозологическую форму вариант непроходимости кишечника в большинстве случаев встречается у детей грудного возраста.
| МКБ-10 | K38.8, K56.1 |
|---|---|
| МКБ-9 | 543.9, 560.0 |
| OMIM | 147710 |
| DiseasesDB | 6913 |
| MedlinePlus | 000958 |
| eMedicine | emerg/385 |
| MeSH | D007443 |
Общие сведения
Впервые инвагинацию кишечника описал амстердамский врач Paul Barbette в 1674 году.
Хирургическое устранение инвагинации впервые провел в 1834 г. Wilson.
Успешное хирургическое лечение данной патологии у двухлетнего ребенка провел в 1871 г. Jonathan Hutchinson. В 1876 г. Hirschprung опубликовал работу, в которой описал методику консервативного лечения инвагинации при помощи создания гидростатического давления, а в 1905 г. опубликовал данные о 107 случаях инвагинации кишечника и 35% летальности.
Бескровный метод лечения инвагинации при помощи бариевой клизмы пропагандировал американский врач Ravitch, выпустивший в 1959 г. монографию, освещающую различные аспекты данной проблемы.
В 85-90 % случаев наблюдается инвагинация кишечника у детей в возрасте 4 – 9 месяцев. После первого года жизни редко наблюдающиеся случаи инвагинации вызываются в большинстве случаев органическими причинами (гиперплазия лимфоидной ткани и т.д.).
Частота распространения данного патологического состояния у детей 4 – 24 месяцев составляет 1,5 – 4 случая на 1000 новорожденных. По данным Н.Б.Ситковского и др., это самый распространенный вид приобретенной кишечной непроходимости у детей (70-80% от всех случаев кишечной непроходимости).
У мальчиков инвагинация наблюдается в 2 раза чаще, чем у девочек.
Инвагинация кишечника у взрослых встречается редко. В большинстве случаев она возникает в результате наличия новообразований, гиперплазии лимфоидной ткани, рубцовых сужений, дивертикул Меккеля, глистной инвазии и других органических причин.
Возникновение инвагинации отличается сезонностью – в большинстве случаев она совпадает с пиками возникновения сезонного гастроэнтерита (весна, лето и середина зимы).
После операций на кишечнике инвагинация развивается в 1% случаев.
Отсутствие своевременной медицинской помощи приводит к летальному исходу в 15 % случаев.
Формы
Инвагинацию кишечника в зависимости от причины развития данного состояния подразделяют на:
- первичную, при которой явная причина инвагинации не установлена;
- вторичную, которая вызывается поражениями кишечной петли полипами или опухолью.
Ориентируясь на локализацию, выделяют инвагинацию:
- тонкокишечную, при которой тонкая кишка внедряется в тонкую;
- толстокишечную, при которой толстая кишка внедряется в толстую;
- тонко-толстокишечную, при которой подвздошная кишка внедряется в толстую;
- тонко-слепокишечную (илеоцекальную), при которой тонкая кишка внедряется в слепую.
Встречаются и более редкие формы – внедрение дивертикулы Меккеля в часть толстой кишки, инвагинация аппендикса и др.
Некоторые авторы относят все внедрения, которые происходят в илеоцекальном отделе, к илеоцекальным внедрениям.
Ориентируясь на направление внедрения, выделяют нисходящую (изоперистальтическую) и восходящую (антиперистальтическую) инвагинацию.
По количеству внедрений инвагинация может быть одиночной и множественной (многоступенчатой).
В зависимости от строения стенки инвагината выделяют:
- простые инвагинации (трехцилиндровые);
- сложные инвагинации (пяти- или семицилиндровые).
Инвагинация кишечника может протекать в острой, подострой и хронической форме.
Причины развития
Инвагинацию кишечника считают смешанной формой кишечной непроходимости, поскольку на развитие данной формы влияют обтурационный (закупоривающий) и странгуляционный (ущемляющий) факторы.
При инвагинации изначально происходит обтурация (закупорка кишечника изнутри), а спустя 6-12 часов у большинства пациентов из-за сдавления брыжейки присоединяется нарушение питания.
Развитие инвагинации происходит:
- Вследствие нарушенной перистальтики (волнообразных сокращений кишечной стенки) кишечника. Нескоординированные сокращения возникают при воспалительных заболеваниях кишечника, нарушении режима питания, неправильном введении прикорма у грудничков.
- В результате анатомических причин. Особенности соединительной ткани у грудных детей часто проявляются в патологической подвижности слепой или подвздошной кишки, недостаточности илеоцекального клапана.
- При наличии органического препятствия. В большинстве случаев это полип на ножке, но возможно наличие опухоли, меккелева дивертикула (локального мешковидного выпячивания стенки подвздошной кишки, которое образуется в результате неполного заращения желточного протока) или инородного тела.
Патогенез
Инвагинация кишечника развивается под влиянием физиологических особенностей илеоцекального отдела и подвздошной кишки:
- в сосудах подвздошной кишки наблюдаются наиболее низкие значения кровяного давления;
- в гемодинамике подвздошной кишки под влиянием приема пищи происходят фазные изменения – в первые 20 минут наблюдается вазоконстрикция (сужение просвета кровеносных сосудов), а после 40 минут – вазодилатация (расслабление гладкой мускулатуры стенок кровеносных сосудов);
- в подвздошной кишке концентрация фактора активации тромбоцитов и рецепторов, вызывающих эндотелиальную дисфункцию сосудов и повышающих проницаемость слизистой оболочки, наиболее высока;
- в подвздошной кишке и илеоцекальном отделе высока концентрация играющего важную роль в физиологии кишечника NО и NО-синтетазы (эндотелиальная изоформа).
Инвагинация у грудных детей возникает в большинстве случаев как результат:
- нарушений грудного вскармливания;
- следующих за этими нарушениями фазных изменений в гемодинамике подвздошной кишки (вазоконстрикция и вазодилатация, которые подобны реперфузионным и ишемическим состояниям, повышение продукции в илеоцекальном отделе и подвздошной кишке эндотелиальной изоформы NО-синтетазы);
- возникающего под влиянием NО-синтетазы усиления двигательной функции илеоцекального отдела, появление участков спазма и расширения кишки;
- внедрение подвздошной кишки в слепую кишку и в восходящий отдел толстой кишки.
При нарушении координации сокращения гладкой мускулатуры кишки ее участок внедряется в нижележащую по ходу перистальтики часть кишечника, в результате чего формируется «инвагинат» (происходит обтурация кишечника).
В инвагинате выделяют головку и состоящее из внутреннего и внешнего цилиндров тело. Наружная кишка – это влагалище инвагината, а зону перехода наружного цилиндра в средний называют воротником инвагината. Глубина внедрения петель кишечника при инвагинации вариабельна.
Следом за кишечной трубкой по продольной оси внедряется в дистальный отдел кишки и часть брыжейки, вызывая нарушение кровообращения в кишке.
Инвагинат в результате дальнейшего продвижения усугубляет циркуляторные нарушения в кишке, вызывая венозный застой и последующий отек кишечной стенки. Отек сопровождается отложением фибрина, что приводит к адгезии (слипанию) брюшинных поверхностей цилиндров инвагината.
Развивающиеся в дальнейшем циркуляторные нарушения вызывают некроз кишечной стенки и развитие перитонита.
Инвагинация тонкого кишечника приводит к некрозу кишки спустя 12-24 часов, подвздошно-ободочный вариант инвагинации – спустя 6-12 часов, а слепо-ободочный и толстокишечный – через 36-48 часов.
Симптомы
Инвагинация кишечника развивается внезапно. Клиническая картина заболевания зависит от возраста ребенка и анатомического типа инвагинации.
Классический вариант (илеоцекальный тип инвагинации) включает такие симптомы, как:
- Беспокойство, которое носит приступообразный характер. Связано с болевыми импульсами, вызванными ущемленной брыжейкой (наблюдается у 85 % детей). Дети сучат ногами, кричат, отказываются от груди. Лицо бледнеет, может появляться холодный пот. Приступ длится около 7 минут, а интервал между приступами составляет от 5 до 20 минут. Острота болевых ощущений постепенно снижается, но общее состояние ухудшается.
- Рвота, которая на начальном этапе вызвана висцеро-висцеральным рефлексом, но по мере развития инвагинации становится проявлением кишечной непроходимости.
- Стул с примесью крови (может быть желеобразным). Патологические примеси могут появиться не сразу, а спустя 3-6 часов после начала заболевания.
- Объемное образование в брюшной полости, которое прощупывается при пальпации.
- Симптом Dance (западение брюшной стенки в правой подвздошной области).
В 15 – 20% случаев приступообразное беспокойство отсутствует – ребенок становится вялым, адинамичным, наблюдается бледность кожи и слизистых.
При тонкокишечной инвагинации также присутствует приступообразное беспокойство, но сам приступ короче, а «светлый» промежуток, при котором ребенок чувствует себя нормально, не наблюдается. Состояние прогрессивно ухудшается, наблюдается неоднократная рвота. Кровянистые примеси в стуле появляются спустя 12 – 24 часа после начала заболевания. Пальпация не всегда позволяет обнаружить расположенный в параумбиликальной (околопупочной) области небольшой подвижный инвагинат.
При толстокишечной инвагинации симптомы менее выражены – беспокойство носит непродолжительный характер, общее состояние нарушается в меньшей степени. Пальпация позволяет выявить инвагинат в левом подвздошье или в левом подреберье.
Изоперистальтическое продвижение инвагината в отдельных случаях вызывает эвагинацию – выпадение головки инвагинированной кишки через заднепроходное отверстие.
Диагностика
Диагноз ставится на основании данных:
- Анамнеза.
- Общего осмотра, включающего пальпацию.
- УЗИ органов брюшной полости, позволяющего выявить не только инвагинацию, но и возможное наличие перфорации.
- Обзорной рентгенографии, позволяющей обнаружить расширенные петли тонкого кишечника и др. признаки непроходимости кишечника.
- Ирригоскопии (рентгенологического исследования толстой кишки с ретроградным введением в нее воздуха или рентгеноконтрастного препарата). Раньше в качестве вводимого вещества часто применяли барий, оказывающий при инвагинации лечебный эффект (давление бария способно расправить инвагинат). Поскольку при наличии перфорации барий может попасть в брюшную полость, в настоящее время при помощи аппарата Ричардсона вводится воздух, который расправляет кишечные петели, и лишь потом вводится рентгеноконтрастное вещество.
- Колоноскопии, помогающей определить состояние головки инвагината (возможен ее некроз).
Лечение
Лечение инвагинации кишечника может быть:
- Консервативным. Проводится при помощи нагнетания в толстый кишечник воздуха, который расправляет петли кишки. Успех процедуры зависит от сроков и формы инвагинации – данный метод эффективно устраняет тонко-толстокишечные инвагинации, длящиеся не более 18 часов, но малоэффективен при тонко-тонкокишечной форме или длительно длящемся заболевании.
- Хирургическим (лапаротомия). При проведении операции вскрывается передняя брюшная стенка и инвагинат расправляется вручную. Омертвевшие участки кишки иссекаются.
Кормление грудью после операции возможно спустя 6 часов. Дети старшего возраста первый день пьют только теплый чай, а на 2-ой день назначается жидкая диета.
Профилактика
Профилактика инвагинации включает:
- правильное и своевременное введение прикорма;
- своевременное выявление и устранение органических препятствий в кишечнике.