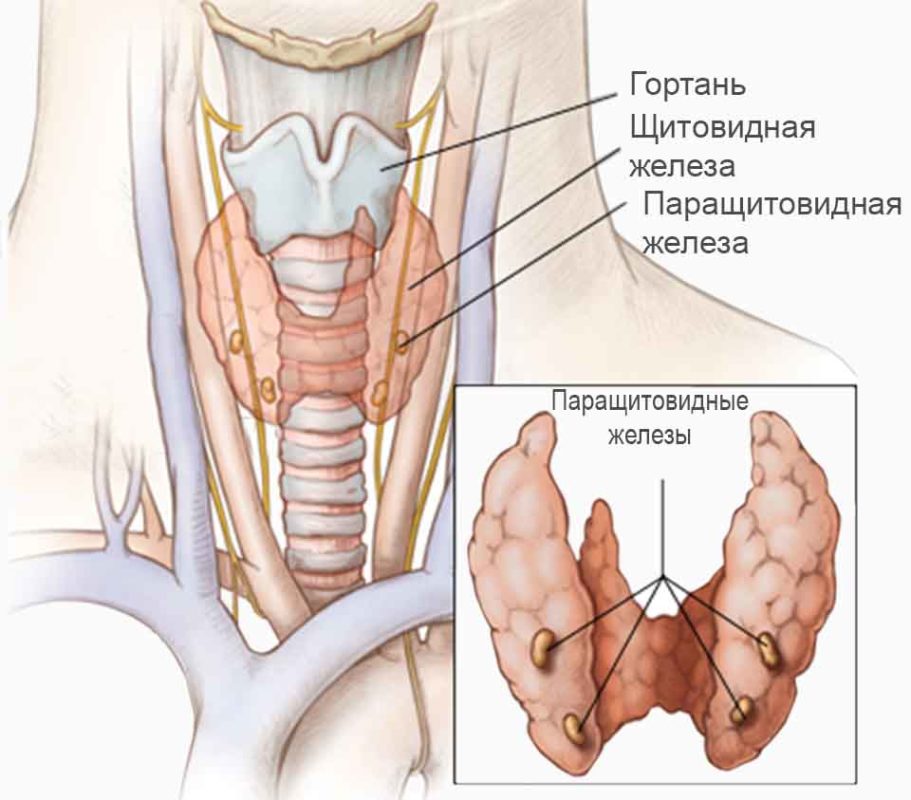
Гипопаратиреоз – патология, связанная с недостаточностью деятельности околощитовидных желез, характеризующаяся снижением некоторых эффектов паратгормона, что влечет за собой гипокальциемию (нехватку кальция) и вызывает сильнейшие судороги.
| МКБ-10 | E20, E89.2, P71.4 |
|---|---|
| МКБ-9 | 252.1 |
| DiseasesDB | 6490 |
| eMedicine | med/1131, emerg/276, ped/1125 |
| MeSH | D007011 |
Гипопаратиреоз может возникнуть как реакция на хирургическое вмешательство в области шеи. В этом случае нарушается деятельность щитовидной и/или паращитовидных желез, что вызывает резкое падение уровня гормона паратирина (паратгормона), отвечающего за повышение или понижение уровня кальция в крови.
Гипопаратиреоз может быть первичным, если возникает в случае нарушения щитовидной железы, вторичным, если это один из синдромов других обменных или эндокринных заболеваний, а также врожденным.
Общие сведения
Гипопаратиреоз – заболевание, при котором снижаются некоторые или все эффекты паратгормона. Это приводит к замедлению процесса всасывания Ca (кальция) в кишечнике, снижению уровня выведения его из костей и уменьшению всасывания в почках.
Дефицит паратгормона вызывает снижение уровня кальция в крови (гипокальциемию) и повышенное содержание в ней фосфатов (гиперфосфатемию). Нарушение фосфорно-кальциевого обмена в организме приводит к ухудшению проницаемости клеточных мембран и отложению солей кальция во внутренних органах и кровеносных сосудах. Эти изменения вызывают повышение нервно-мышечной возбудимости, что в свою очередь приводит к появлению сильных судорог.
Причины возникновения
Чаще всего заболевание развивается из-за нарушения в работе паращитовидных желез. Основными причинами гипопаратиреоза у взрослых являются:
- хирургическое вмешательство в работу органов шеи;
- полное удаление щитовидной железы при онкологическом диагнозе;
- воспалительные процессы в паращитовидных железах;
- кровоизлияние в паращитовидных железах в результате травмирования шейных отделов;
- опухолевые метастазы в области шеи при онкологических заболеваниях;
- врожденные патологии (например, синдром Ди Джорджи, который развивается в результате внутриутробного недоразвития паращитовидных желез);
- воздействие радиации (при непосредственном облучении или при лечении токсического зоба радиоактивным йодом );
- эндокринные нарушения, самое частое из которых – хроническая недостаточность надпочечников.
Послеоперационный гипопаратиреоз проявляется у пациентов, которые перенесли хирургическое вмешательство на щитовидной железе. Такое осложнение возникает из-за резкого снижения уровня кальция в крови.
Если операция прошла благополучно и послеоперационный гипопаратиреоз не развился (данное осложнение происходит только в 2% случаях), но нарушена работа щитовидной железы и деятельность надпочечников, то может развиться вторичный гипопаратиреоз.
Такой же результат вызывает развитие тяжелых наследственных заболеваний аутоиммунного характера, например гемохроматоза (избыточного скопления железа в организме) или амилоидоза (нарушения белкового обмена в тканях организма). Они приводят к системному нарушению обмена веществ в организме и вторичному гипопаратиреозу.
У детей гипопаратиреоз может проявиться в результате недостаточности функций околощитовидных желез. Чаще всего этот дефект врожденный и обусловлен наследственностью. Заболевание может протекать отдельно или сочетаться с другими пороками развития:
- патологией щитовидной железы;
- отсутствием вилочковой железы;
- аномалией развития сердца или крупных сосудов;
- нарушениями в строении лица.
Гипопаратиреоз проявляется не сразу. Если в организме беременной женщины было повышенное содержание кальция, то это могло компенсировать его недостаток у плода. После рождения из-за недостаточного действия гормона щитовидной железы в кишечнике у ребенка нарушается всасывание кальция, что приводит к вымыванию минеральных веществ из костей и откладыванию солей кальция в головном мозгу и тканях глаз.
Важно диагностировать подобные отклонения как можно раньше. Беременные женщины с нарушениями в работе эндокринной системы ставятся на учет и обследуются в течение всей беременности. У новорожденных сразу берется анализ на содержание гормонов.
Отложения кальция во внутренних органах можно обнаружить с помощью УЗИ. В дальнейшем у больных детей поражаются ногти, кожа, волосы. Главным признаком остаются судороги, которые сначала провоцируются инфекциями, травмами, стрессами, а потом могут возникнуть самопроизвольно.
Приступ сильных судорог опасен для жизни грудных детей, так как наступает сокращение мышц гортани и ребенок погибает из-за остановки дыхания.
Симптомы
Все симптомы гипопаратиреоза можно разделить на четыре группы:
- Судорожный (тетанический) синдром.
- Изменение чувствительности и вегетативных функций внутренних органов.
- Признаки поражения ЦНС и различных мозговых нарушений.
- Трофические нарушения и изменение цвета кожи вследствие нарушения питания тканей.
Тетанический (судорожный) синдром
При гипопаратиреозе данный синдром является показателем прогрессирующего заболевания. Повышается нервно-мышечная возбудимость, которая проявляется в виде судорог. Они не могут проявиться внезапно. Сначала бывают предвестники: “мурашки” в руках и ногах (парестезии), покалывание и жжение, кратковременное напряжение, скованность мышц на руках и ногах.
Далее судороги распространяются на отдельные группы мышц:
- мышцы-сгибатели конечностей (руки при этом сгибаются в локтевом или лучезапястном суставе);
- мышцы лица, при поражении которых углы рта опущены вниз (отчего он приобретает форму “рыбьего”), веки полуопущены, а брови сдвинуты;
- мышцы туловища, при сокращении которых происходит его разгибание кзади;
- мышцы пищевода, что вызывает нарушения в процессе глотания;
- мышцы кишечника (приводят к запорам и кишечным коликам, проявляющимся колющей болью в центре живота);
- мышцы мочевого пузыря, что может вызвать анурию (отсутствие мочевыделения).
Судороги при гипопаратиреозе могут быть очень болезненными, иногда длятся до нескольких часов. Они возникают спонтанно или провоцируются внешними раздражителями:
- мышечным напряжением при интенсивных физических нагрузках;
- в момент сильного нервного потрясения;
- после принятия горячей ванны;
- в результате резкого выпрямления конечностей.
Судороги могут сопровождаться повышением или понижением давления, бледностью кожных покровов, учащенным сердцебиением, рвотой или диареей. Слишком тяжелые приступы приводят к нервным расстройствам, вплоть до потери сознания.
Синдром изменений чувствительности и вегетативных функций
Вегетативные функции организма, отвечающие за кровообращение и дыхание, вследствие гипопаратиреоза могут быть нарушены, что проявляется следующими симптомами:
- ощущением жара или холода;
- повышенным потоотделением;
- головокружением;
- нарушением равновесия;
- обмороками;
- звоном в ушах;
- нарушением концентрации зрительного восприятия;
- ощущением «закладывания» ушей;
- перебоями в работе сердца (периодическими болями и аритмией).
Изменение чувствительности проявляется в болезненном восприятии шума, громкой музыки, резких звуков. Меняется восприятие температуры окружающей среды (больному холодно, когда всем остальным жарко или наоборот). Нарушение чувствительности проявляется также со стороны вкусовых рецепторов.
Синдром поражения ЦНС, мозговых нарушений
Гипокальциемия вызывает изменения в состоянии ЦНС (центральной нервной системы). При длительном и тяжелом протекании гипопаратиреоза отмечаются следующие признаки:
- ухудшение памяти;
- раздражительность;
- депрессия;
- перепады настроения;
- бессонница.
Зачастую отмечается повышение внутричерепного давления, а также появляются болезненные ощущения при взгляде на свет. Это состояние может сопровождаться возникновением судорожных припадков, похожих на эпилептические.
Изменения кожи: трофические нарушения
Заметные изменения в состоянии кожи происходят при переходе заболевания в хроническую форму. Характерными признаками трофических изменений кожи, при которых начинаются нарушения углеводного, жирового, солевого и водного баланса, можно назвать:
- сухость;
- шелушение;
- пигментация или депигментация;
- возможное появление дисгидротической экземы (водянистых пузырьков на коже).
Трофические изменения вызваны нарушением питания тканей фосфором, кальцием и магнием. Также могут происходить изменения со стороны зубочелюстной системы:
- у детей нарушается или замедляется формирование зубов;
- у подростков и взрослых развивается кариес;
- нарушается целостность зубной эмали.
При длительном течении гипопаратиреоза даже у молодых людей может развиться катаракта – помутнение хрусталика, сопровождающееся снижением остроты зрения или его полной утраты. У детей хронический гипопаратиреоз может вызывать задержку роста.
Диагностика
Гипопаратиреоз может протекать в двух формах – острой и хронической. Обе формы явные, так как симптомы очень заметны. При наличии сильных судорог уже можно определить начало заболевания, однако окончательный диагноз ставится только на основании следующих клинических данных:
- Наличие в анамнезе сведений об операциях на щитовидной железе, паращитовидных железах или лечении радиоактивным йодом.
- Постоянные приступы судорог.
- Повышенное содержание фосфатов и снижение уровня кальция в крови и моче.
- Низкий уровень паратгормона в крови.
- Явное изменение последних ЭКГ сердца (удлинение интервала Q-Т).
- Ухудшение зрения, вызванное катарактой.
Диагностировать гипопаратиреоз лучше в скрытой (латентной) форме. Для ранней диагностики используют ряд специальных проб:
- Симптом Хвостекса, который проявляется в сокращении мышц лица в процессе постукивания наружного слухового прохода спереди, где выходит лицевой нерв.
- Симптом Вейса можно отметить во время сокращения мышц век и лобной мышцы в процессе надавливания возле наружного края глазницы.
- Симптом Труссо может проявиться в форме судорог в кистях рук через три минуты после того, как было перетянуто плечо жгутом для забора крови или манжетой тонометра в ходе измерения артериального давления.
- Симптом Гофмана проявляется в виде кратковременных судорог при надавливании возле внутреннего края брови (место разветвления нервов).
- Симптом Шлезингера можно определить, если согнуть тазобедренный сустав при выпрямленном коленном – тогда разгибательные мышцы бедра и стопы сведет судорогой.
- Симптом Эрба проявляется в повышенной электровозбудимости нервов конечностей, выраженной судорогами под воздействием слабого разряда электрического тока.
Выявление хотя бы некоторых симптомов из списка перечисленных выше может стать основанием для раннего диагностирования гипопаратиреоза и назначения соответствующего лечения.
Лечение
Если заболевание проявляется в острой форме, то лечение проводится в стационаре. Назначается внутривенно раствор глюконата кальция или производные кальцитриола. После введения препаратов кальция, чтобы предотвратить приступы тетании (сильных судорог), подкожно или внутримышечно вводится 40—100 ЕД паратиреоидина.
После снятия остроты приступов, препараты кальция назначаются в виде раствора или в таблетированной форме. Хлорид кальция принимают внутрь в виде 10%-го раствора по одной ст. ложке до 6 раз в сутки. Раствор может вызывать раздражение желудка, тошноту и боли, поэтому лучше принимать его после еды.
Глюконат кальция и лактат кальция переносятся лучше, но оказывают менее эффективное воздействие. Данные препараты назначаются в таблетках по 0,5 г. В начале лечения доза составляет от 6 до 10 г в сутки, а после повышения уровня кальция в крови доза определяется индивидуально (2 – 6 г в сутки).
Кроме того, в лечении используются седативные препараты (реланиум, фенобарбитал) и спазмолитические средства (но-шпа или папаверин), призванные снять боль при судорогах в различных группах мышц.
При остром течении болезни все чаще применяется оперативное вмешательство. В этом случае хирургическим путем происходит трансплантация паращитовидных желез.
Лечение хронического гипопаратиреоза продолжается длительное время и во многом связано с соблюдением специальной диеты, богатой солями кальция и магния. Принципы данной диеты следующие:
- Включить в рацион молоко, кисломолочные продукты, свежие, а также замороженные овощи и фрукты.
- Ограничить употребление мяса и продуктов из мяса ввиду высокого содержания в них фосфатов.
- Для улучшения усвоения организмом кальция, употреблять много пищи, содержащей витамин D: печени трески (или другой рыбы), цветной капусты и брокколи, яичных желтков, шиповника.
- Для уменьшения всасывания фосфора в кишечнике, рекомендуется применять гидрооксид алюминия (связывает фосфор и выводит его из организма).
- Включить в рацион эргокальциферол в лекарственной форме или вместе с продуктами: сельдью, рыбьим жиром, печенью.
После хирургического вмешательства на щитовидной железе у больных может развиться стойкий или преходящий гипопаратиреоз. Причиной преходящего гипопаратиреоза являются нарушения кровоснабжения паращитовидных желез либо выделение в кровь избытка кальциотонина.
Стойкий гипопаратиреоз может быть следствием кровоизлияния в ткани паращитовидных желез во время операции. Начинаются фиброзные процессы, которые вызывают гипокальциемию и гиперфосфатемию. Если гипокальциемия сохраняется в течение трех месяцев после операции, а уровень паратгормона не поднимается, речь идет о развитии стойкого послеоперационного гипопаратиреоза.
Обе формы начинают проявляться уже в первые сутки после операции. Первоначально купируется тетанический гипокальциемический криз монотерапией препаратами кальция, а после подключают препараты витамина D.
Профилактика
Как правило, сразу после операций на щитовидной железе больные ставятся на учет, им назначается описанная выше диета, они получают лекарственные препараты, поддерживающие в норме содержание паратгормона. Соблюдение всех профилактических мер позволяет больным чувствовать себя хорошо, и гипопаратиреоз может не развиться. В этом случае прогноз для дальнейшей жизни благоприятный, но необходимо регулярное наблюдение у эндокринолога.
После завершения полного курса лечения назначается коррекционная терапия 1 раз в 3-4 месяца. Один раз в полугодие необходимо проходить осмотр окулистом, чтобы исключить возможность появления или прогрессирования катаракты. Если начинается кальцификация тканей мозга, то устанавливают рентгенологический контроль или МРТ.