Тромбоз кавернозного синуса – закупорка тромбом пещеристой пазухи (кавернозного синуса), развивающаяся в результате распространения инфекционного процесса. Расположенный в основании черепа по бокам от турецкого седла, этот парный синус участвует в осуществлении венозного оттока от глазниц и мозга, а также регулирует внутричерепное кровообращение.
| МКБ-10 | G08 |
|---|---|
| МКБ-9 | 325 |
| DiseasesDB | 2184 |
| MedlinePlus | 001628 |
| eMedicine | emerg/87 neuro/572 |
| MeSH | D020226 |
Общие сведения
Тромбоз синусов является редкой (до 5% всех случаев тромбозов и около 0,5% случаев воспалительных процессов) цереброваскулярной патологией, которая часто заканчивается летальным исходом.
Характерные симптомы тромбоза кавернозного синуса были описаны впервые Н. И. Пироговым.
Заболевание встречается у людей любого возраста и пола.
Формы
В зависимости от причины, вызвавшей закупорку пещеристого синуса, выделяется тромбоз:
- септический – вызван инфекционными локальными и генерализованными причинами;
- асептический – вызван неинфекционными локальными и генерализованными причинами, способствующими тромбообразованию или повреждению сосудистой стенки.
В зависимости от количества пораженных синусов может быть односторонним и двусторонним.
Причины развития
К инфекционным причинам развития тромбоза пещеристого (кавернозного) синуса относят:
- Местную инфекцию (отит, орбитальный целлюлит, гайморит, синусит, стоматит, тонзиллит, фурункулез и др.).
- Внутричерепную инфекцию. Тромбоз может развиваться при наличии абсцесса, субдуральной эмпиемы, менингита.
- Бактериальную инфекцию, которая развивается при септицемии, туберкулезе, эндокардите.
- Вирусную инфекцию. Тромбоз возможен при кори, гепатите, герпетических заболеваниях, цитомегаловирусе, ВИЧ.
- Паразитарные заболевания, которые вызваны токсоплазмой, плазмодией (малярия), трихинеллой.
- Грибковые заболевания, вызванные грибами рода Aspergillus или дрожжевыми грибами Cryptococcus neoformans.
Неинфекционные причины тромбоза кавернозного синуса включают:
- травмы головы;
- нейрохирургические вмешательства, давшие осложнение;
- холестеатому, менингиому и другие опухоли;
- возникшую в результате компрессии или инфузионной терапии непроходимость внутренней яремной вены;
- осложнения, возникшие после люмбальной пункции или анестезии (спинальной или эпидуральной);
- любое хирургическое вмешательство, которое может сопровождаться или не сопровождаться тромбозом глубоких вен;
- прием оральных контрацептивов и другие гинекологические причины, изменяющие гормональный фон;
- сердечную недостаточность, аритмию, врожденные пороки;
- нефротический синдром;
- выраженное обезвоживание любого происхождения;
- наличие злокачественных новообразований;
- наследственную тромбофилию;
- нарушения свертываемости крови;
- возникающую при моноклональной гаммапатии повышенную вязкость крови;
- наличие язвенного колита, цирроза или болезни Крона;
- наличие васкулитов (включает системную красную волчанку, височный артериит, болезнь Бехчета, саркоидоз, гранулематоз Вегенера);
- прием глюкокортикостероидов, аминокапроновой кислоты или L-аспарагиназы.
Встречается также тромбоз кавернозного синуса с неизвестной этиологией.
Патогенез
Кровь от поверхностных слоев коры мозга и белого вещества по поверхностным венам поступает в крупные венозные синусы твердой мозговой оболочки, а затем в яремные вены.
В пещеристый синус кровь поступает через глазные вены, среднюю мозговую вену и сфеноидальный синус. Пещеристый синус активно воздействует на церебральное артериальное и венозное кровообращение, которое нарушается при образовании препятствующих кровотоку сгустков крови.
Образование тромба связано с повреждением стенки сосудов, замедлением кровотока и изменением состояния системы гемостаза. Повреждение стенок сосудов может возникать при травме, при воздействии инфекционного агента или под влиянием аутоиммунного процесса.
Соединительнотканные перемычки в просвете пещеристого синуса замедляют ток крови и таким образом способствуют образованию тромба в кавернозном синусе.
В области поврежденного сосуда развивается процесс клеточной адгезии (прилипание тромбоцитов к сосудистой стенке) и объединения тромбоцитов в первичный тромбоцитарный тромб.
При тромбозе пещеристого синуса патологический процесс охватывает:
- расположенные в верхней части синуса блоковый и глазодвигательный нерв;
- расположенную в наружной части синуса верхнюю ветвь тройничного нерва;
- расположенную в заднем отделе синуса внутреннюю сонную артерию, периартериальное симпатическое сплетение, отводящий нерв.
Внутренняя стенка кавернозного синуса соприкасается с гипофизом и стенкой основной пазухи, а с внешней стороны рядом располагается гассеров узел. Межкавернозная пазуха и кавернозные синусы плотно соприкасаются, образуя круговой синус, поэтому инфекция быстро распространяется на противоположную сторону.
Чаще всего кавернозный синус тромбируется при воспалениях в лицевой области.
Симптомы
Признаки тромбоза кавернозного синуса отличаются разнообразием, поскольку зависят от:
- распространенности тромбоза;
- возраста больного;
- скорости, с которой происходит окклюзия вен;
- причин, вызвавших тромбоз.
Для тромбоза пещеристой пазухи характерно наличие:
- Головных болей давящего, распирающего или пульсирующего характера. Проявляется у 82% больных. Возможна тошнота и рвота.
- Отека диска зрительного нерва, синюшности кожи в области глаз, экзофтальма (глазное яблоко смещается вперед). На глазном дне наблюдаются застойные явления, присутствует покраснение конъюнктивы.
- Очагового неврологического дефицита, который проявляется в тотальной офтальмоплегии (глобальном параличе взора). Может наблюдаться также парез первой ветви тройничного нерва, парез отводящего нерва (односторонний или двусторонний), парез глазодвигательного и блокового нервов, синдром верхней глазной щели, в результате которых возникает птоз, наружная офтальмоплегия и утрата чувствительности в этой области.
- Повышенной температуры.
Возможны нарушения сознания, приступы судорог, кома и нарушения эндокринных функций, которые возникают при двустороннем поражении (кавернозные синусы образуют венозное кольцо, в котором расположен придаток мозга).
Диагностика
Диагноз основывается на:
- Данных анамнеза.
- Неврологическом, отоневрологическом, офтальмологическом и рентгенологическом обследовании, которое позволяет выявить органические неврологические симптомы поражения ЦНС и другие симптомы.
- Риноскопических данных и осмотре других ЛОР-органов с целью выявить источник инфекции.
- Анализе спинномозговой жидкости, который в 40 % случаев позволяет выявить повышенное давление цереброспинальной жидкости и отсутствие изменений в ее составе. Возможно также повышенное содержание белка (50 %), эритроцитов (67%), лейкоцитов (33%).
- Общем анализе крови, позволяющем выявить нейтрофильный лейкоцитоз и ускоренную СОЭ.
Клинические данные подтверждаются данными нейровизуализационных исследований:
- КТ, позволяющей исключить состояния со сходной симптоматикой и выявить патологию венозного синуса. В 10-20 % случаев изображение КТ при наличии тромбоза не отклоняется от нормы.
- КТ- ангиографии, которая позволяет выявить уплотненность стенок синусов и мозжечкового намета, нарушения наполнения и венозного дренажа.
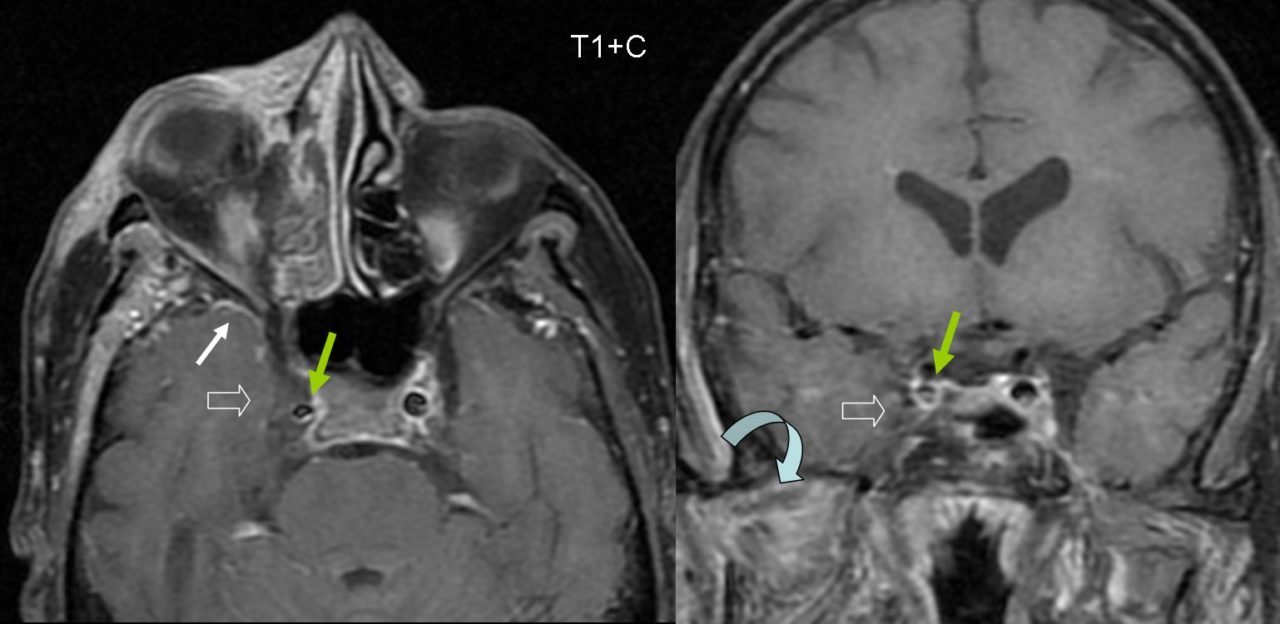
- МРТ, которая позволяет обнаружить замену сигнала нормального тока крови в пораженном синусе на патологический, зону инфаркта или ишемии в области пораженного синуса и вазогенный отек.
Тромбоз кавернозного синуса можно предположить по данным электроэнцефалографии, вентрикулографии, пневмоэнцефалографии и каротидной ангиографии.
Ультразвуковые методы для диагностики тромбоза синусов не применяются, поскольку полученные данные до конца не изучены.
Лечение
Лечение тромбоза кавернозного синуса включает терапию, которая направлена на устранение причины заболевания, а также антитромботическое и симптоматическое лечение.
При лечении септического тромбоза основой терапии являются антибиотики широкого спектра действия и при необходимости хирургическая санация очага инфекции.
Поскольку возбудители – это чаще всего зеленящие стрептококки и грамположительные стафилококки, препаратами выбора являются цефалоспорины 3 поколения, цефалоспорины 4 поколения, бета-лактамные антибиотики или гликопептиды. Препараты пенициллиновой группы и аминогликозиды могут являться альтернативой цефалоспоринам.
При асептической форме тромбоза применяют антикоагулянты, позволяющие снизить риск летального исхода. Наиболее эффективным препаратом считается гепарин, который вводят внутривенно. Первоначальная доза составляет 3000 Ед, а последующие – от 25000 до 70000 Ед.
Оптимальный метод применения нефракционированного гепарина – непрерывная внутривенная инфузия.
При остром тромбозе применяют низкомолекулярные гепарины (надропарин и др.), отличающиеся слабой антикоагулянтной активностью и выраженным противотромботическим эффектом.
Для профилактики рецидивов на 3 месяца и более подключают оральные антикоагулянты (варфарин).
При отмене антикоагулянтов назначают дезагреганты, которые являются ингибиторами функции тромбоцитов, а также аспирин или дипиридамол.
Симптоматическая терапия заключается в нормализации внутричерепного давления, дезинтоксикационной терапии, иммунотерапии, гипосенсибилизирующем лечении.