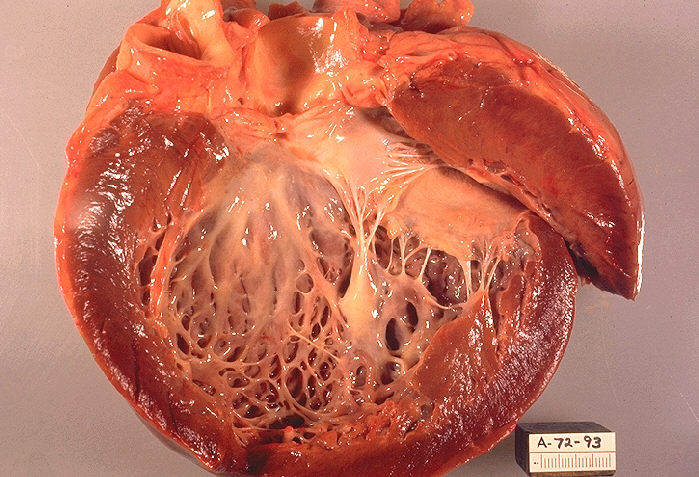
Алкогольная кардиомиопатия – это диффузное поражение сердца, которое развивается при длительном употреблении большого количества алкоголя в результате непосредственного токсического воздействия этилового спирта на клетки миокарда. К проявлениям заболевания относится прогрессирующая сердечная недостаточность, возможна ишемия (снижение кровообращения) миокарда.
| МКБ-10 | I42.6 |
|---|---|
| МКБ-9 | 425.5 |
| eMedicine | med/286 |
| MeSH | D002310 |
| MedlinePlus | 000174 |
Общие сведения
Впервые клиника алкогольного поражения миокарда подробно была описана в 1893 г. G. Steel.
Основные симптомы заболевания (одышка при физических усилиях и учащенное сердцебиение) и связь этих симптомов с употреблением алкоголя рассматривалась также J. Mackenzie в 1902 г.
Mackenzie отметил, что протекающую в скрытой форме декомпенсацию можно выявить благодаря приступам пароксизмальной тахикардии, в течение которых относительно нормальное по размерам сердце увеличивается на протяжении нескольких часов, губы больного распухают, вены на шее пульсируют, а лицо приобретает синюшный оттенок.
Подострый алкогольный миокардит, который благодаря медленному развитию длительный период может оставаться нераспознанным, был впервые описан Н. Vaquez в 1921 г.
Сам термин «алкогольная кардиомиопатия» считается в настоящее время не совсем корректным, поскольку В. Бригден, автор данного термина, отнес к кардиомиопатиям группу заболеваний миокарда некоронарного происхождения, возникших по неизвестной причине. Так как причина заболевания в данном случае ясна (токсическое воздействие алкоголя), заболевание часто называют алкогольной миокардиодистрофией.
Поскольку Р.Б. Хадсон в 1970-м году предложил для понятия «кардиомиопатия» более подробное и обширное определение (к кардиомиопатиям предложил отнести все заболевания миокарда, перикарда и эндокарда независимо от их функциональной характеристики и происхождения), болезнь также продолжают называть алкогольной кардиомиопатией.
Точной статистики по распространенности заболевания не существует, так как злоупотребляющие алкоголем лица стараются скрывать этот факт. В Европе на долю алкогольной кардиомиопатии приходится около 30% от всех выявленных случаев дилатационных кардиомиопатий. Заболевание выявляется у половины людей, страдающих алкоголизмом.
Смертность от алкогольной кардиомиопатии составляет около 12-22% от всех случаев заболевания. Алкогольное поражение сердца выявляют в 35% случаев при внезапной коронарной смерти.
Заболевание чаще наблюдается у мужчин 30-55 лет, но у женщин срок развития алкогольной кардиомиопатии короче.
Формы
Клинические формы алкогольной миокардиодистрофии были описаны в 1977 г. Е. М. Тареевым и А. С. Мухиным, которые выделили:
- Классическую форму заболевания, характерную для больных, страдающих типичным хроническим алкоголизмом. Данная форма отличается одышкой, частым сердцебиением и болями в сердце, которые особенно беспокоят пациента в ночное время. Наблюдаются перебои в работе сердца. Симптоматика резко усиливается спустя 2–3 дня после приема значительного количества алкоголя.
- Псевдоишемическую форму, при которой боли в области сердца отличаются по силе и длительности, могут быть связаны с физическими нагрузками или проявляться в состоянии покоя, напоминая ишемическую болезнь сердца. Эта форма алкогольной миокардиодистрофии сопровождается незначительным повышением температуры, увеличением сердца и появлением отеков и одышки в связи с развитием недостаточности кровообращения. Болевые ощущения могут сопровождаться нарушениями сердечного ритма.
- Аритмическую форму, к основным признакам которой относят фибрилляцию предсердий, экстрасистолию, пароксизмальные тахикардии, сопровождающиеся нарушениями в работе сердца и учащенным сердцебиением. В некоторых случаях наблюдается головокружение и эпизоды потери сознания. Сердце увеличено, присутствует одышка.
Причины развития
Алкогольная кардиомиопатия развивается при чрезмерном и длительном употреблении алкогольных напитков в результате повреждающего воздействия этанола и его метаболитов на структуру клеток миокарда. При длительном употреблении алкоголя в стенках коронарных артерий и нервных волокнах сердца возникают дегенеративные изменения, обмен веществ в миокарде нарушается и развивается гипоксия миокарда.
Определяющим фактором в развитии заболевания является количество алкоголя, которое употребляет пациент. Эпидемиологические исследования убедительно доказали, что смертность от ишемической болезни сердца и количество употребляемого больным алкоголя находятся в U-образной зависимости – наиболее высокая смертность наблюдается у лиц, которые вообще не употребляют алкоголь, и у лиц, злоупотребляющих алкоголем. Люди, умеренно употребляющие алкоголь, реже страдают ИБС, а смертность от этого заболевания находится у этой группы на низком уровне.
Единого мнения о безопасной минимальной суточной дозе алкоголя не существует. Нет и достоверных данных о том, как долго должна приниматься «опасная доза» для развития алкогольной кардиомиопатии.
Согласно данным исследований, которые были проведены в США, Канаде и странах Евросоюза, алкогольная кардиомиопатия развивается у пациентов при ежедневном употреблении этанола:
- в течение 10 лет, если суточная доза составляет 125 мл.;
- после 5 лет, если суточная доза превышает 80 гр.;
- на протяжении 20 лет, если суточная доза составляет 120 гр.
Алкогольная кардиомиопатия развивается у разных лиц при разной суточной дозе и в разные сроки. Точные данные отсутствуют, поскольку люди отличаются индивидуальной чувствительностью к алкогольсодержащим напиткам (она зависит от генетически детерминированной активности ферментных систем, которые участвуют в метаболизме алкоголя).
По предположениям исследователей, на развитие заболевания влияет любой алкогольный напиток, употребляемый в чрезмерном количестве.
Патогенез
Этанол (этиловый спирт) и его токсичный метаболит ацетальдегид подавляют активность фермента натрий-калиевой аденозинтрифосфатазы (Na+K+-ATa3bi), который находится в плазматической мембране клеток и транспортирует ионы К+ внутрь клетки, а ионы Na+ – во внешнюю среду. В результате в кардиомиоцитах накапливаются ионы Na+ и наблюдается недостаток ионов К+.
Также возникают нарушения в деятельности Са++-АТФазы, вызывающие массовое поступление ионов Са++ в клетку и их накапливание.
При нарушении электролитно-ионного гомеостаза возникает разобщение процессов возбуждения и сокращения кардиомиоцитов. Это нарушение усугубляется благодаря возникающим изменениям свойств сократительных белков кардиомиоцитов.
Этанол и ацетальдегид угнетают также р-окисление свободных жирных кислот, которые являются для миокарда основным источником энергообразования (синтез 60-90% всего АТФ обеспечивается благодаря свободным жирным кислотам).
Алкоголь активизирует процесс образования свободных радикалов и перекисей благодаря перекисному окислению свободных жирных кислот. Свободные радикалы и перекиси отличаются резким повреждающим воздействием на мембраны кардиомиоцитов, поэтому у больного постепенно развивается дисфункция миокарда.
Влияние алкоголя и его метаболита снижает количество митохондриальных окислительных ферментов (включая ферменты цикла Кребса, необходимые для синтеза АТФ из глюкозы) в миокарде и их активность, что также снижает образование энергии в миокарде.
В результате воздействия ацетальдегида нарушается и синтез в кардиомиоцитах белка и гликогена.
При снижении энергообразования в миокарде и сниженной активности Са++-АТФазы возникают нарушения сократительной функции миокарда.
Этиловый спирт и ацетальдегид влияют также на синтез и усиленное высвобождение повышенного количества катехоламинов (образуются в надпочечниках), поэтому миокард подвергается своеобразному катехоламиновому стрессу, который увеличивает потребность в кислороде. Повышенный уровень катехоламинов оказывает кардиотоксическое действие, провоцирует нарушение сердечного ритма и вызывает перегрузку миокарда ионами кальция.
Нарушенная микроциркуляция в миокарде развивается уже на ранних стадиях заболевания. Поражается эндотелий мелких сосудов, повышается проницаемость их стенок, а в микроциркуляторном русле появляются тромбоцитарные микроагрегаты. Эти поражения провоцируют гипоксию и обуславливают развитие гипертрофии миокарда и диффузного кардиосклероза.
Непосредственное воздействие алкоголя на миокард способствует также появлению дефицита белка в миокарде (наблюдается менее чем у 10% больных, страдающих хроническим алкоголизмом). Нарушение белкового обмена оказывает значительное влияние на развитие алкогольной кардиомиопатии, так как сердце при алкоголизме поражается по типу диспротеинемического миокардоза.
У отдельных больных к патогенетическим факторам развития алкогольной кардиомиопатии может добавляться дефицит витамина В.
Согласно предположениям исследователей, иммунологические нарушения могут принимать участие в развитии поражения миокарда в случае алкогольной интоксикации, поскольку у половины пациентов с тяжелой формой заболевания были выявлены в крови антитела к модифицированным ацетальдегидом миокардиальным белкам. Данные антитела способны усугублять повреждающее воздействие этанола и ацетальдегида на миокард.
Хроническая алкогольная интоксикация угнетает Т-клеточный иммунитет, способствуя длительному выживанию различных вирусов в организме больных алкогольной кардиомиопатией.
На развитие алкогольной кардиомиопатии влияет и артериальная гипертензия, которая возникает при превышении суточной дозы алкоголя (больше 20 гр.) у 10-20% больных. Артериальная гипертензия усугубляет гипертрофию и дисфункцию миокарда, но при снижении дозы ниже 15 гр. или полном прекращении употребления алкоголя АД в большинстве случаев нормализуется.
Симптомы
Первые признаки алкогольной кардиомиопатии, на которые жалуется пациент – появившиеся нарушения сна, сердечного ритма и головная боль. Затем к симптомам присоединяется возникающая при нагрузке одышка и отеки. В большинстве случаев больные не признают наличие у себя пагубного пристрастия к алкоголю и не видят связи между симптомами заболевания и алкоголизмом.
Наиболее ярко симптоматика проявляется в период абстиненции (в течение недели после употребления алкоголя в избыточном количестве). К симптомам алкогольной кардиомиопатии относятся:
- Длительные, ноющие или колющие утренние боли в области верхушки сердца, которые возникают независимо от физической нагрузки. В большинстве случаев боль не отличается интенсивностью, но усиливается после употребления алкоголя. Не исчезает при приеме нитроглицерина.
- Одышка, которая усиливается даже при минимальной нагрузке. Дыхание у больного поверхностное и учащенное, присутствует чувство нехватки воздуха. Свежий воздух способствует улучшению самочувствия.
- Перебои в сердечной деятельности, которые больной воспринимает как «замирание» сердца, приступы головокружения и неритмичный пульс. Электрокардиограмма может выявить суправентрикулярную или желудочковую экстрасистолию, наличие фибрилляции
- (нескоординированного сокращения) и трепетания предсердий, пароксизмальную наджелудочковую тахикардию. Чем тяжелее поражение сердца, тем более выражены нарушения ритма.
- Отеки и увеличение печени, характерные для прогрессирующей сердечной недостаточности. При увеличении печени одышка присутствует и в состоянии покоя, усиливаясь в положении лежа (ортопноэ, при котором больной вынужден принимать положение полусидя). Отеки возникают сначала к вечеру на ногах, а при прогрессировании заболевания распространяются на все тело. Наблюдается также асцит (увеличение живота).
Алкогольная кардиомиопатия может сопровождаться:
- покраснением кожи лица;
- расширением сосудов в области носа и изменением его цвета в сине-багровый;
- тремором рук;
- покраснением глаз и желтизной склер;
- увеличением массы тела или резким похудением;
- возбужденным поведением, многословностью, суетливостью.
Клинические стадии
В. Х. Василенко в 1989 г. выделил следующие стадии алкогольной кардиомиопатии:
- 1-я стадия, которая длится около 10 лет. Боли в сердце возникают эпизодически, иногда наблюдаются нарушения ритма.
- 2-я стадия, которая характерна для больных, страдающих хроническим алкоголизмом более 10 лет. На этой стадии появляется кашель, больные жалуются на одышку и отеки, возникающие на ногах. Лицо и губы приобретают синюшный оттенок (акроцианоз), возможно посинение кистей и стоп. Одышка часто усиливается в лежачем положении в результате застоя крови в малом круге кровообращения. При застое крови в большом круге кровообращения наблюдается увеличение печени. Присутствует мерцательная аритмия (фибрилляция предсердий) и другие нарушения ритма сердца.
- 3-я стадия, которая сопровождается тяжелой недостаточностью кровообращения и последующими нарушениями функций внутренних органов с необратимым изменением их структуры.
Диагностика
Диагностика алкогольной миокардиодистрофии вызывает затруднения вследствие отсутствия специфических признаков заболевания (диагностические признаки алкогольной кардиомиопатии могут сопровождать и другие виды сердечнососудистых заболеваний). Алкогольное поражение сердца может сопровождаться нарушениями функций поджелудочной железы и печени, что затрудняет диагностику при неустановленном «алкогольном» анамнезе.
Диагноз устанавливается на основании:
- жалоб пациента и анамнеза, если больной не скрывает употребление алкоголя;
- данных электрокардиограммы, позволяющих выявить изменения ST-сегмента, наличие гипертрофии миокарда, зафиксировать нарушение проводимости и ритма сердца;
- данных рентгенографии, которые помогают выявить наличие гипертрофии миокарда на ранней стадии заболевания, дилатацию (расширение камер сердца) и застои в легких;
- данных эхокардиограммы, позволяющих выявить гипертрофию и дисфункцию миокарда, наличие диастолической и систолической недостаточности.
Проводится также:
- Суточное мониторирование электрокардиограммы, помогающее выявить нарушения ритма и проводимости сердца.
- Нагрузочная проба. Обычно используется тредмил-тест, при котором электрокардиографическое исследование проводится в процессе физической нагрузки на тредмиле (беговой дорожке), или велоэргометрия, при которой для нагрузки используют специальный велосипед.
При необходимости проводят зондирование с целью морфологического исследования кардиобиопатов.
Алкогольная кардиомиопатия предполагается при наличии фибрилляции предсердий,
кардиомегалии (увеличение размеров сердца), застойной сердечной недостаточности и отсутствии видимой причины этих нарушений у мужчин молодого возраста.
Пациент в обязательном порядке проходит консультацию у нарколога, который подтверждает наличие хронического алкоголизма.
Лечение
Основным лечебным фактором является полное исключение алкоголя.
Лечение направлено на улучшение обмена веществ, энергетического обмена и стимуляцию синтеза белка в миокарде.
Больным назначаются:
- Милдронат, стимулирующий синтез белка, устраняющий накопление токсинов в клетках и восстанавливающий равновесие между поступлением и потребностью клеток в кислороде;
- Цитохром С, Неотон и поливитамины, улучшающие энергетический обмен;
- витамин Е, подавляющий перекисное окисление липидов в мембранах клеток;
- Верапамил и другие антагонисты кальция, оказывающие антиаритмическое действие, стабилизирующие клеточные мембраны и улучшающие тканевое дыхание;
- Пармидин или Эссенциале, стабилизирующие лизосомальные мембраны;
- Мексидол или другие антигипоксанты для устранения кислородного голодания;
- соли калия, нормализующие электролитный баланс;
- Анаприлин или другие бета-адреноблокаторы, нейтрализующие влияние избытка катехоламинов;
- диуретики, снимающие отеки;
- сердечные гликозиды, оказывающие антиаритмическое и кардиотоническое действие при сердечной недостаточности.
Хирургическое лечение показано только в экстренных случаях, поскольку возможно развитие осложнений.
Алкогольная кардиомиопатия требует также частого пребывания на свежем воздухе и соблюдения диеты, которая включает значительное количество белков, калия и витаминов.
Прогноз
При отсутствии алкоголя и своевременном лечении размеры сердца у больных часто уменьшаются, но восстановление функций миокарда происходит очень медленно, поэтому относительное выздоровление наблюдается спустя длительный период времени.